Панариций — причины и лечение воспаления тканей пальца
Панариций – это острое гнойное воспаление тканей пальца, возникающее в случае их инфицирования при различного рода травмах: отрывании заусениц, ссадинах, занозах, колотых ранах и т.д.
Панариций вне зависимости от локализации – на пальце руки или на ноге – это не только неприятное и эстетически непривлекательное, но и достаточно опасное явление. Мало кто понимает, какие последствия могут быть от простого откусывания заусеницы или неудачно прищемленного ногтя.
Почему развивается воспаление?
Непосредственной причиной развития воспалительного процесса является проникновение условно-патогенных микроорганизмов, обитающих на теле человека (преимущественно, стрептококков), через поврежденные участки кожи в более глубокие слои.
К предрасполагающим факторам панариция относят:
Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.



Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.



Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение



Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.





Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.



При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Залогом успешного лечения панариция на пальце руки или ноги является своевременное обращение за медицинской помощью и грамотно подобранная терапия. Намного легче лечить начальные неосложненные формы, чем запущенные случаи панариция, которые нередко заканчиваются ампутацией пальца.
Споротрихоз
Инфекция преимущественно распространена среди садоводов и людей, которые много времени проводят, работая с землей. Также большой риск заражения у флористов, ветеринаров и людей, которые дрессируют животных. Передача инфекции может происходить от собак и лошадей, поскольку они так же могут болеть споротрихозом.
В устаревших медицинских источниках США болезнь называют «болезнью садоводов», поскольку ранее те, кто занимался разведением роз или ухаживал за этими цветами, был подвержен споротрихозу. Этот факт связан с тем, что грибковые организмы, присутствующие на поверхности шипов роз, во мху и в почве, на которой растут цветы, проникал в организм садовода через уколы, порезы и небольшие повреждения кожи. Вот почему все работы в саду рекомендуется проводить в плотных перчатках.
В настоящее время болезнь встречается на территории Перу, Бразилии, в США, Китае и Западной Австралии. Болезнь передается от человека к человеку или от животных человеку, а также от животного животному путем непосредственного контакта – рукопожатие, объятия (у людей), тримминг, игра человека с животным или животных друг с другом. Возможна передача через кровь (в редких случаях), когда заболевание долгое время остается без лечения.
И хотя заболевание преимущественно вызывается грибком Sporothrix schenckii, последние исследования доказали, что другие виды грибковых культур Sporothrix так же вызывают споротрихоз. Несмотря на кажущуюся малую опасность такого организма, споротрихоз прогрессирует с неменьшей активностью, чем другие, аналогично образующиеся заболевания кожи.
Опасность этой грибковой инфекции связана еще и с тем, что контакт с патогеном может завершиться инфицированием даже без наличия на коже видимых повреждений. Известны случаи заражения споротрихозом при контакте с сухим сеном или мхом, содержащим грибок.
Группа риска по споротрихозу:
В очень редких случаях споротрихозом можно заболеть при вдыхании или заглатывании зараженных частиц земли, травы или мха. Иногда заболевание вызывает заражение различных частей тела, кроме кожи. Этот тип инфекции развивается в результате кожной инфекции, переходящей на внутренние органы, когда иммунитет человека ослаблен.
Некоторые исследователи убеждены, что споротрихоз не передается от человека к человеку. Часть медиков убеждена, что споротрихоз представляет собой самоограниченную форму микоза. То есть такую форму, при которой грибок не передается здоровым людям, обитая и размножаясь лишь в организме хозяина.
Этот грибок обладает диморфизмом, как и многие другие виды. Это означает, что он способен существовать в двух формах: дрожжей и спор. Гифы (длинные нитевидные формы) и конидии (споры) проявляются в зависимости от условий обитания и организма-хозяина.
Симптомы споротрихоза
После того, как споры Sporothrix schenckii попали на кожу или слизистые оболочки, болезни требуется от нескольких дней до месяцев, чтобы развиться в активной форме. В среднем до появления первых симптомов может пройти от 12 дней до одного месяца.
Первым симптомом является появление на коже узелков, цвет которых варьируется от розового до фиолетового. Обычно эти узелки безболезненны и лишь слегка причиняют неудобства при пальпации. Со временем узелок превращается в открытую рану или язву, выделяющую прозрачную жидкость. Узелки формируются там, где грибок непосредственно соприкасался с кожей и проник в неё.
Без лечения узелок и язва переходят в хроническую форму, и могут оставаться на коже в течение многих лет. В 60% случаев споротрихоза инфекция распространяется лишь на область лимфатических узлов, а также поражает ноги или руки (пальцы, ладони, ступни). Такая форма заболевания может сохраняться много лет без особых изменений. Язвы заживают медленно или не заживают совсем. Позже возле основной язвы появляются дополнительные язвы меньшего размера.
При поражении других частей тела страдают обычно такие органы:
Однако такие формы споротрихоза свойственны лишь людям со слабым иммунитетом или проходящим химиотерапию пациентам с различными формами рака. В случае развития таких форм споротрихоза инфекция представляет повышенную опасность для жизни пациента и тяжело поддается лечению.
Большинство инфекций Sporothrix затрагивают только кожу. Однако в случае распространения грибковой инфекции в мозг, страдает нервная система, появляются дополнительные симптомы, которые первоначально можно спутать с симптомами других заболеваний.
При поражении ЦНС больной испытывает:
При инфицировании грибком легких появляются такие симптомы:
Инфекции, которые легко спутать со споротрихозом:
В лабораторных условиях грибок отличают от других организмов путем культивирования в благоприятной среде и определения структуры под микроскопом. Такая диагностика возможна только в лабораториях, прочие способы диагностики (например, флуоресцентное выявление антител) не являются широкодоступными по причине высокой стоимости.
Лечение споротрихоза
Лечение споротрихоза зависит от места, в которое попала инфекция.
Если грибок локализуется лишь на поверхности кожи,поврежденный участок обрабатывается раствором йодида калия. Такую обработку проводят трижды в день в течение 3-6 месяцев, пока все видимые повреждения кожи не будут устранены. Кожную форму инфекции также лечат итраконазолом (Sporanox) в течение шести месяцев.
Если споротрихоз затронул кости и суставы,лечение будет намного продолжительнее и сложнее, поскольку инфекция в этом случае плохо реагирует на йодид калия. Итраконазол (Sporanox) часто используется в качестве исходного препарата в течение нескольких месяцев или даже до года. Амфотерицин также применяют, но этот препарат может употребляться только в форме В. Амфотерицин имеет больше побочных эффектов, потребность организма в нем может растянуться на многие месяцы. Иногда необходимо хирургическое вмешательство для удаления зараженных костей.
Легочная форма так же лечится при помощи йодида калия, итраконазола (Споранокса) и Амфотерицина В. Иногда инфицированные участки легких удаляют.
Споротрихоз мозга встречается очень редко. Для лечения этой формы инфекции применяют Амфотерицин, 5-фторцитозин и Итраконазол (Sporanox).
Итраконазол не должен использоваться для лечения беременных. Лечение детей, а также женщин в период беременности проводится только по предварительной консультации с инфекционистом.
Альтернативные методы лечения кожного споротрихоза:
Данные средства необходимо сочетать с медикаментозным лечением.
Обнаружена пищевая добавка, которая приводит к раку желудка и легких
Курение электронных сигарет может привести к импотенции
Тромбоз после вакцинации: Основной компонент AstraZeneca становится магнитом для белка крови
Что лучше никогда не делать после 17:00, чтобы оставаться здоровым?
Кто имеет высокий риск смерти в первые 12 месяцев после перенесенного COVID-19?
В развитии болезни Альцгеймера оказалось виновным нарушение процесса самоочищения клеток
Споротрихоз
Что провоцирует / Причины Споротрихоза:
Sporothrix schenckii обитает на растениях во многих частях земного шара. Они растут на остатках растений, в почве и на коре деревьев, кустарников, и садовых растений. Плесень находят на острых шипах роз и боярышника, на мульче, сене, сфагновых мхах, ветках гнилых деревьев. Возбудители споротрихоза выявлены в домашних и диких млекопитающих. В ветеринарии наиболее часто носителями являются кошки и лошади. Кошки имеют особенно тяжелые формы кожного споротрихоза.
Споротрихоз проявляется в образовании множественных абсцессов и изъязвлений, поражающий главным образом кожу и подкожную клетчатку, лимфатические узлы, реже поражаются мышцы, легкие, кости и внутренние органы. Споротрихозом болеют люди, животные, насекомые. Встречается повсеместно, за исключением полярных регионов, и наиболее распространен в тропиках и субтропиках. Мужчины болеют чаще, чем женщины. Это связано с особенностями профессиональной деятельности и меньшей осторожностью мужчин, по сравнению с женщинами. В развитых странах мира заражение, как правило, в встречается у взрослых. Наибольший риск заболевания связан с сельским хозяйством, садоводством, озеленением, сбором ягод, садоводства и плотничеством. В нашей профессиональной среде инфекция наиболее распространена среди садоводов, которые работают с розами, другими травмирующими растениями, работников питомников, работающих с мхами, сеном и почвой. Это профессиональная болезнь фермеров, садовников и цветоводов.
Частота заболеваний от 1 до 2 случаев на миллион людей в США, в слаборазвитых странах может достигать 1:1000. Подвержены заболеванию в первую очередь люди с ослабленной иммунной системой.
Патогенез (что происходит?) во время Споротрихоза:
Без лечения споротрихоз приобретает хроническое течение, лишь изредка заканчиваясь самостоятельно. Характерно гранулематозное воспаление с наличием эпителиоидных и гигантских клеток. Воспалительный инфильтрат содержит скопления нейтрофилов.
Симптомы Споротрихоза:
При споротрихозном шанкре в месте внедрения возбудителя образуется безболезненная гранулема в виде папулы или узла.
Ослабление иммунитета, включая ВИЧ-инфекцию, повышает риск гематогенной диссеминации.
При легочном споротрихозе очаг поражения обычно представлен одиночной полостью в верхней доле легкого. Возможен хронически текущий менингит, даже в отсутствие поражения кожи и легких. Из спинномозговой Sporothrix schenckii выделить трудно.
Диагностика Споротрихоза:
Лечение Споротрихоза:
Прогноз. Если на месте даже небольшой травмы, пореза или укола острым шипом растения возникает быстро расширяющаяся область покраснения, боль и жар вокруг ранки, необходимо немедленно обратится к врачу, предупредив его о возможности грибковой инфекции.
Профилактика Споротрихоза:
Работая с комнатными растениями, также защищайте руки от порезов и поколов острыми шипами. При работе с растительной пылью (уборка сена, растительных остатков) защищайте глаза и органы дыхания. Использование перчаток при обращении с животными, защита кожи от поражений также сводит к минимуму риск зоонозных инфекций.
К каким докторам следует обращаться если у Вас Споротрихоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Споротрихоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Первые симптомы нагноения ран: почему это опасно
Любая колотая, рубленная, рванная и резанная рана может осложниться процессом нагноения. Даже если вы порезали ножом палец на кухне, не стоит думать, что это пустяк, потому что недостаточно обработанная рана может загноиться. Первые симптомы нагноения ран следует знать каждому по той причине, что эту проблему в большинстве случаев приходиться решать исключительно хирургическим путем.
Особенно эта проблема актуальна для тех, кто перенес какую-либо операцию, и после реабилитации выписался домой. Если дома не осуществляется уход за послеоперационными швами так, как предписал врач, то, при попадании инфекции, может начаться нагноение. Вопреки общепринятому мнению пациентов, нагноения после операций начинаются не из-за условий во время операции, а именно по вине пациентов, которые безответственно подходят к назначениям врача, оказавшись в домашних условиях.
Во время операции принципиально соблюдение абсолютной стерильности, и этот принцип никогда не нарушается. Врачи медицинского центра Ейска «Сенситив» рекомендуют всегда полностью выполнять назначения, которые они делают, чтобы избежать подобных серьезных осложнений.
Как развивается процесс нагноения раны
Обычно нагноение начинается при инфицировании чистой раны, развивается отек вокруг раны, некроз тканей и появляются гнойные выделения. Если вокруг раны началось покраснение, которое сопровождается дергающей болью, усиливающейся по ночам, то это значит, что вы имеете дело с первым симптомом нагноения раны, и требуется принять срочные меры.
При осмотре раны видны омертвевшие ткани, выделение гноя. Ситуация опасна тем, что продукты распада всасываются организмом, и это приводит к нарастающей интоксикации организма. В результате появляются следующие симптомы:
Причины нагноения ран
Любая рана, маленькая или большая, считается инфицированной, потому что в нее в любом случае попадают бактерии. Однако, это далеко не всегда приводит к нагноению. Для того, чтобы развился этот деструктивный процесс тканей, требуются дополнительные условия:
Поэтому первые симптомы нагноения раны могут появиться даже после обычной занозы при условии, что ее частичка останется в ткани тела, и при этом на самом инородном теле будут патогенные микроорганизмы. К последним относятся те, которые ответственны за развитие гнойного процесса: стафилококки, стрептококки, кишечная палочка и подобные им микроорганизмы.
Помимо этого велик риск нагноения в том случае, когда у пациента в анамнезе сахарный диабет, сосудистые и соматические заболевания, лишний вес и пожилой возраст.
Характер раны также имеет значение для развития этого процесса. Так, колотая рана может загноиться по причине слишком узкого раневого канала из-за чего нет нормального оттока. В том случае, когда рана сопровождается размозжением окружающих тканей, нагноение происходит по причине слишком большого количества мертвых тканей в ране и обильного загрязнения. При этом быстрее и лучше заживают раны на голове и шее, а хуже всего – на стопах ног.
Лечение нагноений ран
Первые симптомы нагноения раны должны насторожить и заставить обратиться к врачу незамедлительно по той причине, что существует опасность серьезных осложнений, которые несут угрозу жизни. Самое тяжелое осложнение – сепсис, при развитии которого человек может умереть. Также могут начаться деструктивные процессы в лимфоузлах, сосудах и других органах.
Проще всего победить эту патологию на ранних стадиях. Для этого хирург проводит очищение раны, принимает меры к ограничению процесса воспаления. Проводится детоксикация и медикаментозное лечение процессов, начавшихся в результате активности патогенных микроорганизмов.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
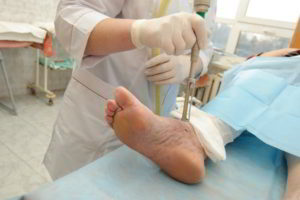
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
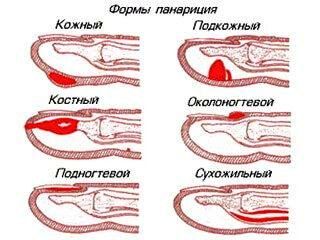
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
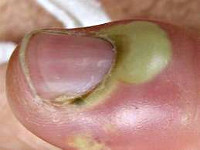
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.