Интраабдоминальная гипертензия и абдоминальный компартмент-синдром
Интраабдоминальная гипертензия (ИАГ) (Intra-abdominal Hypertension (IAH)) и абдоминальный компартмент-синдром (АКС) (Abdominal Compartment Syndrome (ACS)) являются тяжелыми осложнениями заболеваний, как у хирургических, так и у нехирургических больных. Однако эти два сопутствующих явления, при своей высокой распространенности, часто остаются непризнанными или не диагностированными. ИАГ воздействует на региональную и общую перфузии, что может привести к полиорганной недостаточности и летальному исходу.
Наиболее ранним проявлением, даже при относительно низком уровне ИАГ, является олигурия и острое повреждение почек (ОПП). Профилактика ИАГ путем раннего выявления и мониторинга пациентов группы риска может полностью исключить развитие АКС. Понимание этиологии и патофизиологии ИАГ и AКС имеет важное значение для выявления патологии и может быть использовано в качестве руководства при его профилактике и осуществлении соответствующей терапии.
Определение
Определение и руководящие принципы ИАГ и АКС установлены Всемирным обществом абдоминального компартмент-синдрома (WSACS).
Интраабдоминальное давление (ИАД) — давление внутри брюшной полости.
В среднем у взрослого человека нормальный уровень ИАД находится в пределах 0–5 мм рт.ст., в то время как у тяжелобольных взрослых он обычно составляет 5–7 мм рт. ст.
Интраабдоминальная гипертензия (ИАГ) — постоянное или рецидивирующее патологическое повышение ИАД больше ≥ 12 мм рт.
Абдоминальный компартмент синдром (АКС) — устойчивая ИАГ (более 20 мм рт.ст.), при абдоминальном перфузионном давлении (АПД) 25 мм рт.
С другой стороны, АКС дополнительно классифицируется в зависимости от причины и продолжительности ИАГ на первичную, вторичную и рецидивирующую.
Эти системы классификационных групп, разработанные WSACS, облегчают последующее управление ИАГ и АКС в рамках организации поэтапного подхода к ведению больных.
Предрасполагающие условия и факторы риска
Наиболее распространенные факторы риска развития ИАГ и/или АКС в соответствии WSACS:
Примечание. Некоторые из этих факторов риска далеки от патофизиологического обоснования и клинического суждения.
Развитие ИАГ у пациентов, которым проводится интенсивная терапия, связано с ухудшением клинического исхода, и это может наблюдаться у пациентов с тяжелым острым панкреатитом, распространенность интраабдоминальной гипертензии у этого типа пациентов составляет около 40–50 %, что обычно является осложнением ранней и агрессивной инфузионной терапии.
Помимо серьезных ожогов и сепсиса, которые являются одними из причин вторичного ИАГ/АКС, травмы и хирургические манипуляции в области живота являются предрасполагающими условиями, влияющими на развитие первичного ИАГ/АКС и, следовательно, послеоперационной почечной недостаточности. В проспективном наблюдательном исследовании, которое включало 263 пациента, ИАГ (определяемая как ИАП, превышающая или равная 18 мм рт.ст.) была независимой причиной нарушения функции почек после абдоминальной операции.
Патофизиология
Чтобы понять основные принципы ИАГ и АКС, мы можем сравнить его в целом с компартмент-синдромом, когда повышение давления ухудшает капиллярный кровоток, в конечном итоге уменьшая приток в артериолы и уменьшая венозный отток. В дальнейшем это вызывает клеточную гипоксию, которая, в свою очередь, предшествует анаэробному дыханию и молочнокислому ацидозу.
Человеческое тело можно рассматривать как сочетания различных анатомических отделов, взаимодействующие друг с другом, по этой причине патофизиология внутриполостной гипертензии и компартмент-синдрома является многофакторной и может наблюдаться почти во всех системах органов.
ИАГ, очевидно, не только вызывает снижение перфузии во всех органах брюшной полости, но и оказывает влияние на внебрюшинные органы, а в некоторых случаях даже оказывает влияние на внутричерепное давление. Проще говоря, когда внутрибрюшное давление повышается, многие органы постепенно начинают отказывать. Было установлено, что ИАГ вызывает ряд патофизиологических изменений, начиная с региональных нарушений кровотока и заканчивая явной недостаточностью систем органов и развитием АКС.
Помимо уровня ИАД и этиологии ИАГ у пациента, схожую по значимости роль играет коморбидность, которую следует принимать во внимание, поскольку это снижает порог ИАД, вызывающий клинические проявления (изображение 1).
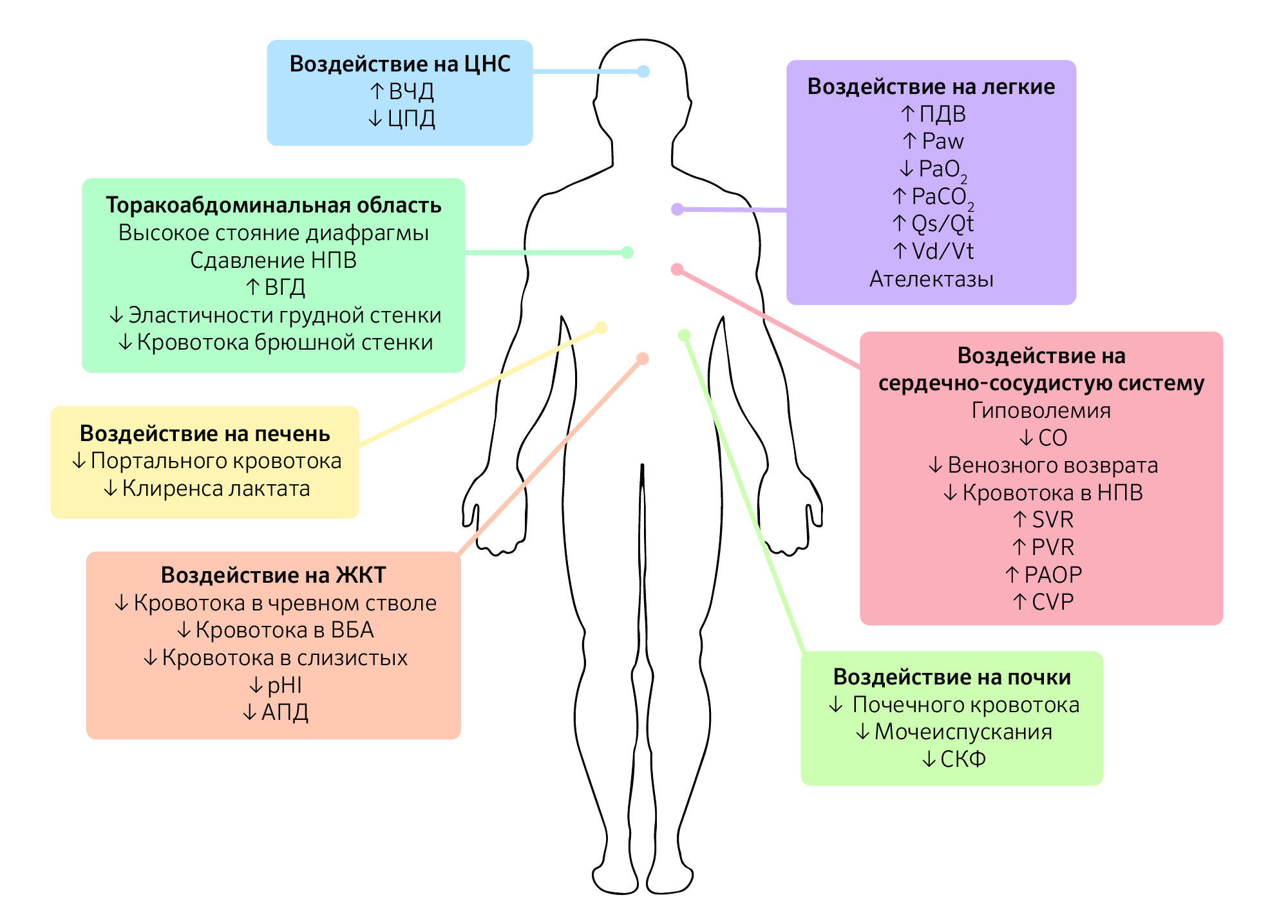
Изображение 1 | Патофизиологические последствия интраабдоминальной гипертензии.
Последствия интраабдоминальной гипертензии не ограничиваются только органами брюшной полости, а, скорее, оказывают прямое или косвенное воздействие на каждую систему органов в организме. Схема влияния ИАГ на системы органов.
Сокращения: ВЧД — внутричерепное давление; ЦПД — церебральное перфузионное давление; ВГД — внутригрудное давление; НПВ — нижняя полая вена; ВБА — верхняя брыжеечная артерия; pHI — pH слизистой желудка ; АПД — абдоминальное перфузионное давление; ПДВ — пиковое давление вдоха; Paw, mean airway pressure —среднее давление в дыхательных путях; PaО 2 — парциальное давление кислорода в артериальной крови; PaCO 2 — парциальное давление углекислого газа в артериальной крови; Qs/Qt — внутрилегочный шунт; Vd/Vt — легочное мертвое пространство; CO, cardiac output — сердечный выброс; SVR — системное сосудистое сопротивление; PVR — легочное сосудистое сопротивление; PAOP — окклюзионное давление в легочной артерии; CVP — центральное венозное давление; СКФ — скорость клубочковой фильтрации.
Воздействие ИАГ и АКС на различные системы органов
Сердечно-сосудистая система
Повышение ИАГ увеличивает внутригрудное давление путем брюшно-грудной передачи через краниальное смещение диафрагмы. Это явление создает прямое сжатие внутригрудных органов. Прямая компрессия сердца вызывает снижение сократительной способности, наполнения сердца и эластичности правого желудочка. ИАГ также приводит к нарушению венозного возврата, поскольку давление нижней полой вены увеличивается параллельно увеличению ИАГ, это отмечается даже при ИАД 10 мм рт. ст. Кроме того, отклонение диафрагмы вызывает анатомическое сужение полой вены, что приводит к дальнейшему снижению венозного возврата к сердцу и, в конечном счете, сердечного выброса. С другой стороны, сдавление легочной паренхимы приводит к сдавлению сосудистой сети, тем самым увеличивая легочное, аортальное и системное сосудистое сопротивление. Потому, несмотря на снижение венозного возврата и сердечного выброса, среднее артериальное давление остается стабильным, что делает его неточным гемодинамическим маркером.
Измерение давления на основе внутрисердечного или внутрисосудистого объема также имеет тенденцию быть недостоверным. Это объясняется тем, что, как окклюзионное давление легочной артерии (pulmonary artery occlusion pressure, PAOP), так и центральное венозное давление (central venous pressure, CVP) измеряются пропорционально барометрическому давлению, когда на самом деле эти показатели — сумма внутрисосудистого и внутригрудного давления.
Параметрами, которые более точно отражают состояние внутрисосудистого объема, являются следующие: конечный диастолический объем правого желудочка (right ventricular end-diastolic volume, RVEDV), общий конечный диастолический объем (global end-diastolic volume, GEDV) и ударный объем, поскольку они остаются незатронутыми изменениями внутригрудного давления.
Дыхательная система
Аналогичным образом повышенное ИАД передается в грудную клетку главным образом через отклонение диафрагмы, вызывающее сдавление легочной паренхимы. Паренхиматозное сжатие при ИАД 16 мм рт. ст. снижает эластичность легочной ткани на 50 %. Паренхиматозное давление также вызывает снижение емкости вдоха и функциональной остаточной емкости, в то время как пиковое инспираторное, экспираторное и среднее давление в дыхательных путях увеличиваются. В результате возникает альвеолярный ателектаз, увеличивается альвеолярное мертвое пространство, снижается легочный капиллярный кровоток, что приводит к снижению транспорта кислорода и снижению экскреции углекислого газа, а также увеличению фракции внутрилегочного шунта (Qsp/Qt) и рассогласованию вентиляции и перфузии (VQ) и, в конечном счете, к гипоксемии и гиперкапнии.
Функция почек
Несколько механизмов были предложены в качестве этиологии для ИАГ-индуцированной почечной дисфункции и недостаточности. Компрессия почечных артерий и вен в сочетании с компрессией почечных канальцев — вероятный механизм, лежащий в основе ИАГ/АКС-индуцированной почечной дисфункции и недостаточности, сопровождающейся снижением сердечного выброса. Различные авторы предположили, что прямое сдавление паренхимы провоцирует развитие «синдрома почечного компартмента», при котором почечный артериальный кровоток уменьшается, а почечное венозное давление и почечное сосудистое сопротивление повышается. Это приводит к тому, что кровь шунтируется от коры почек и клубочков, что приводит к нарушению функции клубочков и канальцев, вызывая ишемию почек и последующую почечную недостаточность.
При ИАД более 15 мм рт.ст. отмечается олигурия, в то время как анурия проявляется при ИАД более 30 мм рт. ст. Клинически наблюдаются изменения в функции почек, такие как снижение СКФ, повышение содержания азота мочевины в крови (BUN) и креатинина в сыворотке крови, увеличение фракционной экскреции натрия, снижение концентрации натрия и хлорида в моче и увеличение концентрации калия в моче. Однако все эти изменения, по-видимому, могут быть устранены, если ИАГ диагностируется и успешно управляется до того, как произойдет существенная дисфункция органа.
Желудочно-кишечная система
Высокое давление в брюшной полости вызывает мальперфузию кишечника из-за нарушения артериального и венозного кровотока. Было показано, что повышение ИАД на 10 мм рт. ст. снижает брыжеечный кровоток. Снижение перфузии кишечника вызывает ишемию кишечника и даже отек кишечника и кишечную непроходимость. Перфузия слизистой оболочки кишечника также нарушается, вызывая снижение рН и молочнокислый ацидоз, который в конечном итоге повреждает слизистый барьер кишечника. Потеря слизистого барьера приводит к внутрипросветной бактериальной транслокации, приводящей к сепсису или септическому шоку и последующему ухудшению исхода.
Гепатобилиарная система
Повышенный ИАД существенно влияет на функцию печени. Прямое сжатие печени нарушает печеночный венозный и портальный кровоток. Кроме того, сужение печеночных вен на уровне диафрагмы ослабляет печеночный венозный кровоток, в то время как печеночный артериальный поток нарушается из-за снижения сердечного выброса.
На клеточном уровне микроциркуляторный кровоток также снижается, нарушая метаболизм глюкозы, вызывая увеличение производства лактата и одновременно нарушая механизм его утилизации.
Центральная нервная система
Устойчивое и длительное повышение внутрибрюшного и внутригрудного давлений вызывает повышение внутричерепного давления (ВЧД) и снижение церебрального перфузионного давления (ЦПД). Bloomfield и соавторами в ходе двух различных исследований было установлено, что при повышении внутригрудного давления снижается мозговой венозный поток, что, в свою очередь, вызывает внутримозговой отек.
Диагноз
Раннее выявление пациентов группы риска является первым шагом в диагностике ИАГ и АКС. WSACS рекомендует проводить скрининг на ИАГ/АКС при наличии двух или более факторов риска. Рекомендация состоит в том, чтобы оценить ИАД на исходном уровне, и, если оно повышено, то ИАД необходимо продолжать контролировать каждые 4-6 часов.
Клиническое обследование, такое как пальпация и измерение окружности живота, оказалось крайне неточным и ненадежным в диагностике ИАГ и/или АКС. Радиографический ввод, такой как обычная рентгенография грудной клетки и/или живота, УЗИ брюшной полости, компьютерная томография и МРТ брюшной полости, также оказался ограниченным, поскольку результаты не являются ни чувствительными, ни специфичными для ИАГ и АКС. Тем не менее они могут продемонстрировать наличие возможной причины ИАГ, а также могут выявить воздействие ИАД (высокий уровень стояния диафрагмы, уплощение нижней полой вены, сжатие почечных вен и повышенное усиление стенки кишечника).
Когда комбинация рентгенологических данных сочетается с клинической картиной, тогда рентгенолог и врач-клиницист должны поднять вопрос о возможной ИАГ и/или АКС в качестве дифференциального диагноза.
Лучшим методом установления или исключения факта ИАГ является измерение внутрибрюшного давления. Существуют прямые и косвенные способы определения ИАД. Прямое измерение внутрибрюшного давления может быть выполнено с помощью внутрибрюшинного катетера с датчиком давления. Методы косвенного измерения включают определение любого из следующих давлений:
В связи с положением мочевого пузыря в брюшной полости, внутрипузырный метод считается простым, точным и минимально инвазивным; следовательно, это надежный и воспроизводимый способ измерения ИАД.
Техника внутрипузырного метода измерения ИАД
При выполнении измерения, необходимо соблюдать несколько рекомендаций:
Необходимое оборудование
Изображение 2 | Система мониторинга ИАД ABVISER IPA
Шаги для измерения внутрипузырного давления:
Выводы
Установлено, что измерение ИАП имеет существенное прогностическое значение для тяжелобольных пациентов, так как ИАГ и АКС часто ассоциируются с неблагоприятными исходами. По этой причине ранняя и постоянная оценка, включая серийные измерения ИАД, должна контролироваться у любого пациента, у которого есть подозрение на ИАП/АКС.
Раннее распознавание имеет важное значение в управлении и благоприятном для пациента исходе. Необходимо понять патофизиологию ИАГ и АКС, исходить из более высокой настороженности и проверить наличие ИАГ у всех пациентов, имеющих факторы риска. В идеале хотелось бы иметь возможность диагностировать развивающийся ИАГ и АКС и вмешиваться до начала дисфункции и отказа органов и систем.
Предпочтительно, чтобы раннее терапевтическое вмешательство, будь то медицинские или хирургические попытки уменьшить ИАГ, рассматривалось как можно раньше. Руководящие принципы и рекомендации WSACS дают врачам полезное понимание ИАГ и АКС и их клинического управления для улучшения выживаемости пациентов.
Синдром портальной гипертензии
Введение
Кровь, питающая ряд органов брюшной полости, отводится по единому венозному руслу. Эта вена называется (учитывая ее расположение) воротной или портальной веной печени; она имеет множество ответвлений и является наиболее крупной веной в организме человека, достигая в диаметре 8-12 мм. Как и в любом ином магистральном кровеносном сосуде, в воротной вене должно постоянно поддерживаться определенное кровяное давление – здесь оно в норме составляет от 5-7 до 10-12 мм рт. ст. Хроническое превышение этого уровня приводит к общим нарушениям гемо- и гидродинамики брюшной полости, дегенеративным изменениям в тканях и другим тяжелым последствиям, которые в совокупности образуют синдром портальной гипертензии.
По определению, синдром не является самостоятельным заболеванием; это устойчивое, повторяющееся сочетание взаимосвязанных клинических симптомов, которое может формироваться в силу разных причин, но обладает собственными специфическими закономерностями развития и протекания. Это в полной мере касается и синдрома портальной гипертензии.
Причины
Выделяют две основные группы причин развития портальной гипертензии: внепеченочные и внутрипеченочные. На этих же критериях (конкретная локализация блока воротной вены) построены общепринятые ее классификации, обычно включающие под- или предпеченочную форму, внутрипеченочную (с несколькими подтипами), надпеченочную и смешанную.
Согласно доступной медицинской статистике, наиболее распространенной (85-90%) является внутрипеченочная локализация нарушений портально-венозного оттока. В этиологическом плане внутрипеченочная портальная гипертензия чаще всего обусловлена циррозом печени или иным процессом дегенеративного замещения паренхиматозных клеток соединительной тканью.
Предпеченочная форма составляет 10-12% в общем объеме портальной гипертензии и, как правило, развивается вследствие механического давления (например, злокачественной опухолью), врожденных или приобретенных аномалий анатомического строения вены, воспалительного процесса в миокарде, обструктивного тромбоза Бадда-Киари и пр.
Частота надпеченочной (постпеченочной) формы не превышает 3-4%; причинами обычно становятся прорастание опухоли, тромбоз, эндофлебит печеночных вен.
В целом, к перечню этиопатогенетических факторов портальной гипертензии следует добавить все разновидности гепатитов, онкозаболевания, патологию билиарной (желчевыводящей) и сердечнососудистой систем, последствия травм и некоторых хирургических вмешательств, отравления (медикаментами, грибами, соединениями меди и пр.), ожоги. Кроме того, портальная гипертензия нередко развивается на фоне жизнеугрожающих состояний в ходе реанимационных мероприятий.
Симптоматика
Классическая триада симптомов включает варикозное расширение вен пищевода и верхних отделов желудка (в 85% случаев), спленомегалию (селезенка в той или иной степени увеличена практически всегда) и асцит (массивное скопление жидкости в брюшной полости).
Ранние проявления синдрома портальной гипертензии могут быть неспецифическими: признаки диспепсии (абдоминальные боли и тяжесть в животе, тошнота, различные проблемы с дефекацией, метеоризм и т.д.). Кроме того, по мере нарастания выраженности нарушений кровоснабжения печени снижается ее способность к выполнению дезинтоксикационных функций, что отражается и на функционировании мозга, – развивается т.н. печеночная энцефалопатия с присущей ей психоневрологической симптоматикой. При тяжелой печеночной недостаточности наблюдается желтуха. Прямую угрозу жизни несут (и нередко приводят к летальному исходу) внутренние кровотечения из растянутых и истонченных венозных стенок.
Выраженность, стадийность и скорость появления симптомов в значительной мере различаются при разных типах портальной гипертензии. Так, «водянка живота» (асцит) в одних случаях развивается постепенно, в других остро, и т.д.
Диагностика
Диагноз устанавливается путем сопоставления жалоб, анамнестических данных, результатов клинического осмотра и инструментального обследования. В частности, необходимой и обязательной является ФГДС (фиброгастродуоденоскопия), в ходе которой визуализируются вены пищевода и желудка, оценивается их статус и собирается другая клинически значимая информация. Назначают УЗИ в дуплекс-режиме, рентгенографию, по необходимости – дополнительные методы исследования селезенки и гепатобилиарной системы (сканирование печени, спленоманометрия, спленопортография, КТ, МРТ и т.д.).
Лечение
Синдром портальной гипертензии, в целом, весьма проблематичен в терапевтическом плане. Амбулаторное консервативное лечение и курсы поддерживающей терапии могут занимать несколько лет; назначаются «прицельные» гипотензивные средства для снижения давления в воротной, нижней полой и печеночных венах, вазо- и гепатопротекторы. Однако с усугублением ситуации амбулаторное лечение становится все менее эффективным, и пациента приходится госпитализировать, – сроки стационарного лечения варьируют от двух недель до месяца и более.
Масштабы и цели хирургического вмешательства, – если оно целесообразно и необходимо, – определяются особенностями конкретного случая: в различных ситуациях основной задачей может быть восстановление венозной проходимости, коррекция путей отвода крови, удаление из брюшной полости избыточной жидкости при асците, склерозирование расширенных и кровоточащих вен пищевода, и т.д. Однако относительными или абсолютными противопоказаниями к операции могут становиться сопутствующие хронические заболевания, беременность, пожилой возраст, тяжелое общее состояние пациента (обусловленное, например, выраженной печеночной недостаточностью).
Отдаленный прогноз при некоторых формах синдрома портальной гипертензии (внутрипеченочная, надпеченочная) неблагоприятен, особенно при пищеводно-желудочных геморрагиях у больных циррозом печени. В других случаях оперативное вмешательство может значительно улучшить ситуацию. Однако единственным радикальным лечением в настоящее время остается трансплантация печени.
Чем опасно внутрибрюшное давление
Актуальность исследования
По литературным сведениям и данных других исследователей внутрибрюшная гипертензия ведет к нарушению кровообращения, изменению функции дыхания и мочеотделения, однако, если не считать работы по исследованию внутрибрюшной гипертензии, четких сведений о частоте его встречаемости у пациентов находящихся в критическом состоянии и его воздействии на гемодинамику и влиянии на динамику в послеоперационном периоде не имеется. Между тем летальность составляет 42–68 %, а без интенсивной терапии данный показатель составляет 100 % [1; 2; 4; 5].
Следует указать, что решающим для успешного предупреждения неблагоприятного течения патологии может быть своевременное, раннее выявление интраабдоминальной гипертензии, комплексные профилактические мероприятия и лечение [4; 7; 8].
О прямой корреляции степени внутрибрюшного повышения давления с летальностью и с выраженными изменениями в органах брюшной полости свидетельствуют следующие установленные данные. При изменении интраабдоминальной гипертензии выше 10 мм. рт. ст. в течение 1–2 суток летальность составляет до 3–7 %, а если в течение 6–7 часов в динамике показатель повышается выше 35 мм. рт. ст. то показатель летальности составляет до 100 % наблюдений [3; 6; 9; 11].
Вовремя произведенная хирургическая декомпрессия брюшной полости – залог успешного восстановления гемодинамических показателей, внутригрудного давления и функционального состояния печени и почек [2; 8; 10; 12].
Изучая научную литературу, следует отметить, что симптомокомплекс под названием «синдром абдоминальной компрессии» является серьёзным патологическим состояние, являющимся тяжелым осложнением и нередко приводящим к выраженным функциональным нарушениям системы кровообращения и дыхания, функции печени и почек и высокой смертности. Вышесказанные обстоятельства подтверждают необходимость тщательного изучения этого патологического симптомокомплекса.
Материалы и методы исследования
В Национальном хирургическом центре Министерства здравоохранения Кыргызской Республики за период с 2012 по 2016 г. обследовано 112 пациентов с клиническим диагнозом: острая кишечная непроходимость. Возраст больных составил от 22 до 73 лет. Лица мужского пола 59 пациентов и женского 53. Клинико-диагностические мероприятия проводились по общепринятой методике и включали: сбор жалоб и анамнеза, данных физикального осмотра, рентгенологические, эндоскопические и ультразвуковые данные.
Радикальные оперативные вмешательства с резекцией кишки с последующим наложением различных анастомозов проведены у 100 (89,2 %) больных. Однако у 12 больных, что составило 10,2 %, выполнены паллиативные оперативные вмешательства – выведение илеостомы, из-за того, что кишечная непроходимость имела выраженную декомпенсированную стадию с полиорганной недостаточностью.
По тактике проведенного лечения больные разделены на 2 исследуемые группы:
1. Основная группа – 62 больных, получали лечение по разработанному алгоритму лечения с профилактикой тромбоэмболических осложнений;
2. Группа контроля – 50 больных, получавщие стандартное, традиционное лечение.
Измерение давления в брюшной полости проводилось по методике рекомендованным Всемирным Обществом по изучению абдоминального компартмент синдрома (6).
Следует указать, что при сборе жалоб и анамнеза у больных заболевания мочевыделительной системы не выявлены.
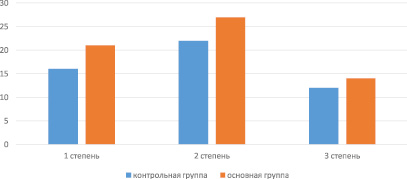
У 41 пациента (66,2 %) основной группы показатель интраабдоминальной гипертензии был выше 10 мм рт. ст., при этом I степень был у 27(43,5 %) пациентов, что составило 10–15 мм рт. ст., II степень более 20 мм рт. ст. наблюдалась у 14 (22 %) пациентов.
Тогда как в группе контроля I степень имело у 16(32 %) пациентов и была менее 10 мм рт. ст., II степень более 12 мм рт. ст. имело у 22 (44 %) пациентов, а III степень наблюдалась у 12(24 %) больных (рисунок).
Распределение больных по группам по степени внутрибрюшного давления
Из данных видно, что в исследуемых (основная и контрольная) группах (табл. 1) достоверно повышается интраабдоминальное давление, что составляет 19,8 ± 1,7 мм рт. ст.
Показатели внутрибрюшного давления в исследуемых группах
Внутрибрюшное давление
(мм рт. ст.)
Локализация тромба (n)
Голень в системе VSM
Верхняя, средняя, нижняя треть бедра
Глубокие вены, сафено-феморальное соустье
Постельный режим > 4 дней
Высокий (IIC, IIIA, IIIB, IIIC)
III. Расширенные вмешательства
C. Онкологические заболевания тромбофлебит глубоких вен
ТГВ и тромбоэмболия легочной артерии ТЭЛА в анамнезе
По данным полученным при УЗИ выявлено: в основной группе у 24 пациентов и в группе контроля у 19 пациентов характерная картина пристеночного тромба, и это до операции при явном отсутствии субъективных жалоб и физикальных осмотров. По локализации тромбов определены: в основной группе у 3 и в группе контроля 4 пациентов в общей бедренной вене; в сафено-бедренном соустье соответственно у 8 и 2 пациентов (табл. 3).
Степени риска развития послеоперационных тромботических осложнений по C. Samama, в модификации Российского консенсуса по профилактике послеоперационных венозных тромбозов
Факторы связанные с
I. Неосложненные вмешательства, продолжительностью до 45 мин
Умеренный (IB, IC, IIA, IIB)
II. Большие вмешательства неонкологического характера
Постельный режим > 4 дней
Высокий (IIC, IIIA, IIIB, IIIC)
III. Расширенные вмешательства
C. Онкологические заболевания тромбофлебит глубоких вен
ТГВ и тромбоэмболия легочной артерии ТЭЛА в анамнезе
Чтобы унифицировать проводимое исследование, была использована градация степени опасности ТЭЛа, являющаяся одним из самых серьёзных осложнений, вплоть до летального исхода (табл. 4).
Степень опасности легочной эмболии
Глубокие вены, сафено-феморальное и/или сафено-поплительное соустье
Верхняя, средняя, нижняя треть бедра, голень в системе VSP
Голень в системе VSM
Таким образом вследствие повышения внутрибрюшного давления, которое приводит к развитию абдоминального компартмент-синдрома (АКС), который в свою очередь в зависимости от скорости и величины повышения внутрибрюшного давления (ВБД) приводит к определенным патофизиологическим изменениям. По мнению большинства авторов, величина ВБД, приводящая к АКС, остается предметом для дискуссий. По мнению Cheatham ML. (1999), синдром развивается в течение нескольких часов и при ВБД > 25 мм рт. ст. и АКС наблюдается у всех пациентов и без хирургического лечения приводит к летальному исходу в 100 % случаев.
При дуплексном сканировании печени, установлено, что внутрибрюшная гипертензия приводит к развитию изменений кровотока повышением скоростных показателей в чревном стволе, общей печеночной артерии, однако наибольшие изменения выявлены в собственной печеночной артерии. При этих изменениях кровотока в артериальной системе печени, происходит обратное снижение скорости кровотока в воротной вене и изменяется фазность кровотока в печеночных венах, что более выражено у пациентов с выраженной степенью внутрибрюшной гипертензии.
Результаты исследования и их обсуждение
Так из 112 обследованных больных у 96 (85,7 %) отмечались изменения кровотока в печени, характеризующиеся замедлением в венозной системе, которая приводила к снижению венозного кровотока и в системе нижних конечностей. Что подтверждает взаимосвязь между уровнем внутрибрюшной гипертензии и степенью внутрибрюшного давления, так у более чем 50 % всех исследуемых пациентов с высокой степенью внутрибрюшного давления локализация тромба была с высокой степенью эмбологенности.
Основными узловыми моментами коррекции гемодинамических, респираторных и интраабдоминальных нарушений вследствие внутрибрюшной гипертензии в отделении реанимации являлись: 1) увеличение преднагрузки на сердце; 2) респираторная терапия, направленная на минимизацию рестриктивных нарушений, увеличение функционального объема емкости легких; 3) снижение общего периферического сопротивления сосудов и интенсивная инфузионная терапия с противоотечным компонентом; 4) перидуральная анестезия; 5) назогастроинтестинальная и трансанальная интубация кишечника; 6) при 3 и 4 ст. интраабодоминальной гипертензии (ИАГ) – управляемая миорелаксация с продленной искусственной вентиляцией легких (ИВЛ); 7) антиоксидантная терапия; 9) препараты улучшающие реологию крови (пентоксифиллин, реополюгликин и др.).
Послеоперационные осложнения возникли у 34 (30,4 %) больных. Количество и характер послеоперационных осложнений представлены в табл. 5.
Структура и характер послеоперационных осложнений у больных с острой кишечной непроходимостью