Нефробластома
UPD 13.04.2021
Нефробластома, или опухоль Вилмса – опухоль почки, составляет 6% от всех злокачественных опухолей детского возраста. Опухоль названа по фамилии немецкого хирурга Макса Вильмса, впервые описавшего это заболевание в конце XVIII века.
Стандартом в лечении нефробластомы является комплексный подход: химиотерапия, туморнефроуретерэктомия и лучевая терапия. Прогноз заболевания при современных подходах к терапии благоприятный: выживаемость достигает 80%.
Распространенность нефробластом у детей
Точные причины возникновения опухоли Вильмса не установлены. Предполагается связь развития заболевания с мутацией в гене 1 опухоли Вильмса (WT 1), расположенного на 11 хромосоме. Этот ген важен для нормального развития почек и любые поломки в нем могут приводить к возникновению опухоли либо других аномалий развития почек. В 12-15% случаев опухоль Вильмса развивается у детей с врожденными аномалиями развития. Чаще всего имеют место аниридия (отсутствие радужной оболочки), синдром Беквита-Видемана (висцеропатия, макроглоссия, пупочная грыжа, грыжа белой линии живота, олигофрения, микроцефалия, гипогликемия, постнатальный гигантизм), урогенитальные аномалии, синдром WAIR (опухоль Вильмса, аниридия, мочеполовые аномалии, олигофрения), синдром Дениса-Драша (Опухоль Вильмса, нефропатия, аномалия гениталий, задержка роста, аномалии ушной раковины).
Если у кого-либо в семье уже была опухоль Вильмса, то у ребенка из этой семьи повышается вероятность заболеть нефробластомой. Частота «семейных» случаев, однако, не превышает 1%, при этом, как правило, опухолью поражаются обе почки.
Классификация опухолей почек у детей
Существует гистологическое и клиническое стадирование опухоли Вильмса:
I) Гистологическое стадирование по Smidt/Harms проводится после удаления новообразования и предусматривает выделение 3х степеней злокачественности, влияющих на прогноз заболевания (низкой, средней и высокой) в зависимости от строения опухоли.
II) Клиническое стадирование
В настоящее время используют единую систему стадирования нефробластомы, которая является определяющей для лечения:
I стадия – опухоль локализуется в пределах почки, возможно полное удаление
II стадия – опухоль распространяется за пределы почки, возможно полное удаление, в т.ч.:
III стадия — опухоль распространяется за пределы почки, возможно неполное удаление, в т.ч.:
IV стадия – наличие отдалённых метастазов
V стадия – двусторонняя нефробластома
Классификация нефробластомы по системе TNM в настоящее время сохраняет, в основном, историческое значение и в клинической практике не используется.
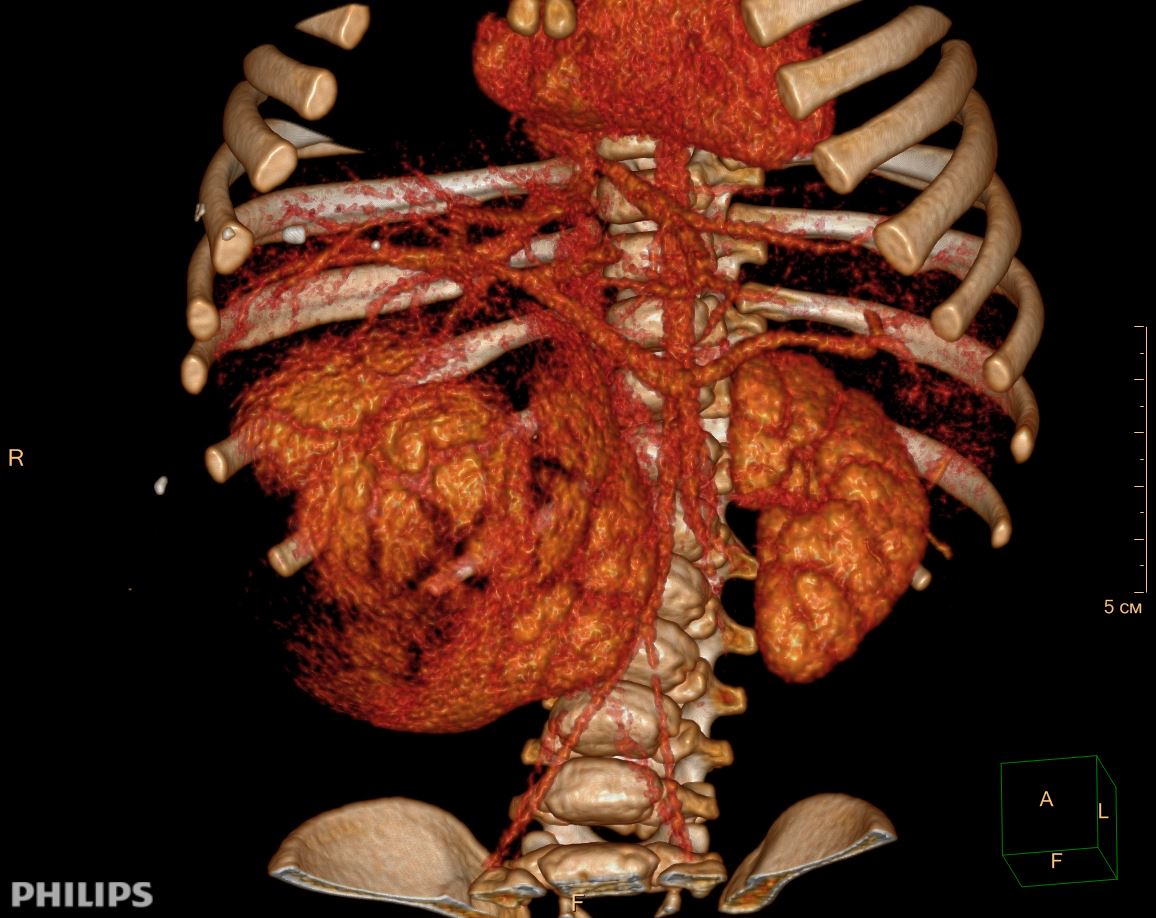
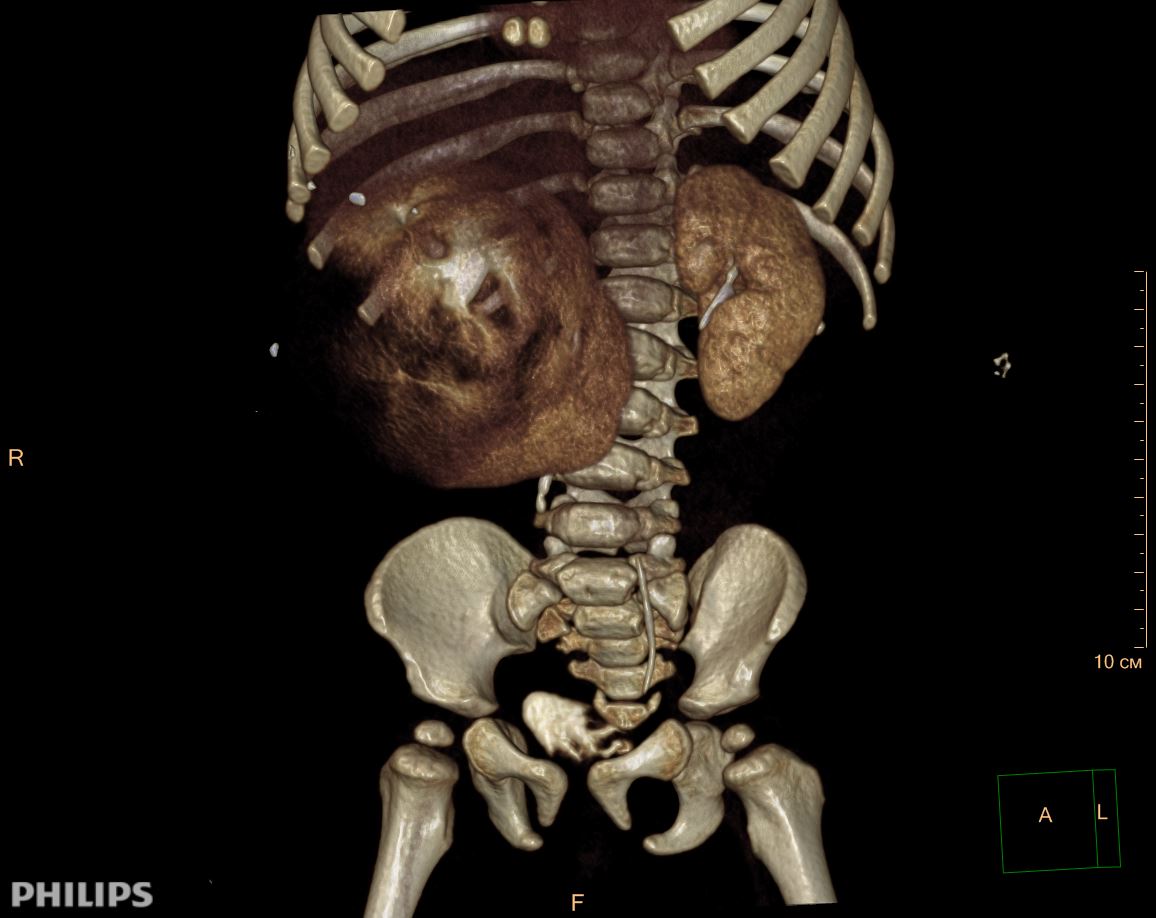
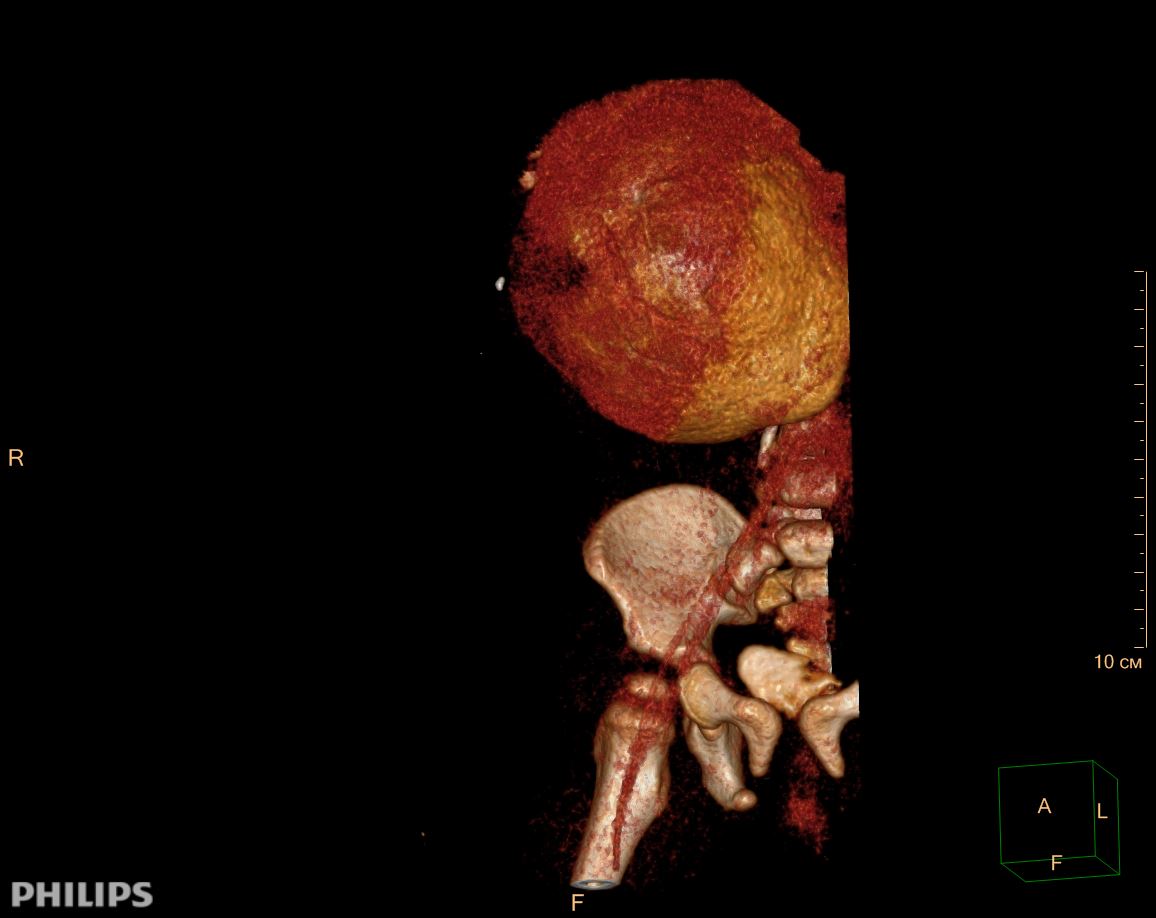
3D-реконструкции опухоли Вильмса пациентов детского отделения НМИЦ онкологии им. Н.Н. Петрова
Клинические симптомы опухоли почки у детей
Нефробластома может длительное время протекать бессимптомно. Первым признаком заболевания, который замечают родители, является увеличение размеров живота. Иногда ребенок жалуется на боли в животе. При микроскопическом исследовании мочи можно выявить микрогематурию.
Диагностика нефробластомы
Диагностические мероприятия при подозрении на опухоль Вильмса направлены, в первую очередь, на морфологическую верификацию диагноза и определение степени распространенности процесса в организме.
Основными инструментальными методами в диагностике опухоли почек у детей и подростков являются:
Лабораторные исследования являются рутинными и включают в себя: клинический анализ крови, общий анализ мочи, биохимический анализ крови.
Непременным условием для постановки диагноза является выполнение тонкоигольной аспирационной биопсии опухоли под УЗИ-навигацией с проведением цитологического исследования полученного материала.
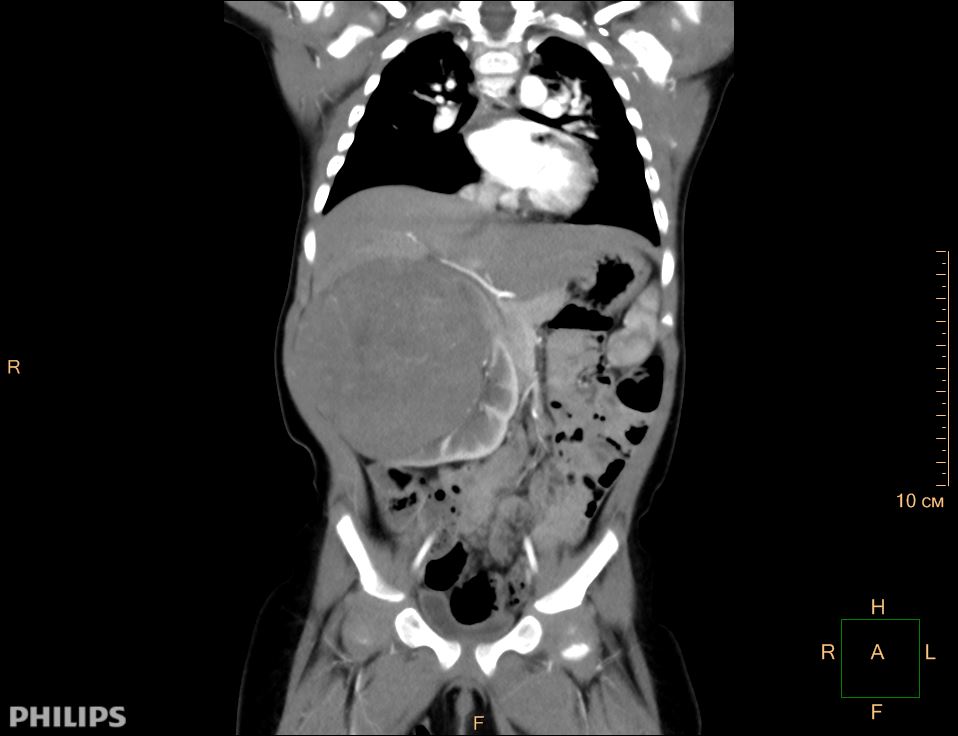
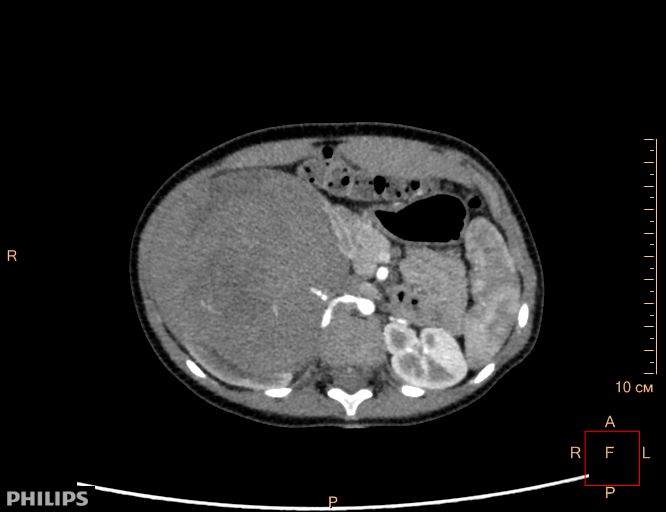
Опухоль Вильмса. Компьютерная томография
После удаления опухоли проводится ее морфологическое исследование. В зависимости от гистологического строения (мезобластическая нефрома, фетальная рабдомиоматозная нефробластома, кистозная частично дифференцированная нефробластома, классический» вариант без анаплазии, нефробластома с фокальной анаплазией, нефробластома с диффузной анаплазией) больные стратифицируются на группы риска.
Общие принципы лечения опухолей почки у детей и подростков
Лечение нефробластомы у детей проводится по стандартным методикам, принятым в европейских странах, и включает проведение неоадьювантного курса полихимиотерапии, операции – туморнефроуретерэктомии, послеоперационной химиотерапии и, по показаниям, лучевой терапии.
Предоперационный курс химиотерапии длится от 4 до 6 (при IV стадии) недель. Задача терапии – максимальное уменьшение размеров опухоли с целью предотвращения ее интраоперационного разрыва, т.е. во время операции и достижения максимальной резектабельности – возможности удалить больной орган. Базовыми препаратами, используемыми в данном курсе, являются винкристин и дактиномицин.
Оперативный этап лечения опухоли почки заключается в радикальном одномоментном удалении всей ткани опухоли. Туморнефроуретерэктомию проводят из срединного доступа. Обязательной является ревизия печени, контралатеральной почки и регионарных лимфатических узлов.
За последние десятилетия накоплен значительный опыт резекций почек при односторонней опухоли Вильмса, показавший сравнимые с классической нефрэктомией отдаленные результаты.
Лапароскопическая нефрэктомия при опухоли Вильмса впервые была выполнена в 2004 г. в университете Сан Пауло (Бразилия) у детей, получавших неоадъювантную терапию по протоколу SIOP-2001. К настоящему времени уже накоплен большой опыт ее применения, в том числе и в нашем Центре, позволяющий использовать минимально инвазивную хирургию не менее чем у 20% пациентов.
Метод лапароскопической ассистированной резекции почки возможен у пациентов с односторонней опухолью Вильмса только после неоадъювантной ПХТ и при соблюдении условий, оговоренных протоколом SIOP-RTSG 2016 «UMBRELLA»:
Послеоперационная химиотерапия проводится после разделения больных на группы риска в соответствии с гистологической структурой опухоли и стадии заболевания.
Лучевая терапия проводится параллельно послеоперационной полихимиотерапии, начинается на 2–3 неделе после удаления опухоли. Длительность лучевой терапии составляет 7–10 дней. Объем облучения зависит от результатов операции.
Диспансерное наблюдение при нефробластомах
Наблюдение за излеченными пациентами осуществляется для выявления рецидива и отдаленных последствий лечения.
В течение первых двух лет после окончания терапии пациенты обследуются каждые три месяца. Далее, до достижения пятилетнего срока наблюдения – каждые 6 месяцев. В алгоритм обследования включаются: УЗИ органов брюшной полости, рентгенография органов грудной клетки при каждом визите. При необходимости дополнительно рекомендуются проведение исследования функции почки (анализ мочи, биохимическое исследование крови, ренография), углубленное исследование сердечно-сосудистой деятельности (ЭКГ, ЭХО-КГ), исследование слуха методом аудиометрии.
После пяти лет наблюдения пациенты обследуются не чаще одного раза в год.
Все дети, закончившие программное лечение, могут продолжить посещение организованных детских коллективов (школа, детский сад).
Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Нефробластома у детей. Клинические рекомендации.
Нефробластома у детей
Оглавление
Ключевые слова
Список сокращений
SIOP – Society International Society of Paediatric Oncology
WAGR Syndrome – Wilms Tumor-Aniridia-Genital Anomalies-Retardation Syndrome
АИК – аппарат искусственного кровообращения
БРВ – безрецидивная выживаемость
ВИЧ – вирус иммунодефицита человека
д.м.н. – доктор медицинских наук
ЗНО – злокачественное образование
к.м.н. – кандидат медицинских наук
КТ — компьютерная томография
ЛТ — лучевая терапия
МЗ РФ – Министерство здравоохранения Российской Федерации
МРТ — магнитно-резонансная томография
НИИ ДОГ – Научно-исследовательский институт детской онкологии и гематологии Федерального государственного бюджетного учреждения «Российский онкологический научный центр имени Н.Н.Блохина» Минздрава России
НПВ – нижняя полая вена
ОВ – опухоль Вильмса
ПНЭТ (PNET) – примитивная нейроэктодермальная опухоль
РАН – Российская академия наук
РИД — радиоизотопная диагностика
РКИ – рандомизированное контролируемое исследование
РОД – разовая очаговая доза
РФ – Российская Федерация
СОД – суммарная очаговая доза
УЗВТ — ультразвуковая томография
ЩФ – щелочная фосфатаза
Термины и определения
Безрецидивная выживаемость (БРВ) – от момента наступления ремиссии до момента возникновения рецидива.
Билатеральная нефробластома – двустороннее поражение почек нефробластомой.
Общая выживаемость – от начала лечения до окончания исследования или смерти больного.
Полихимиотерапия – схема введения нескольких химиопрепаратов, в которой учитывается доза, кратность, дни и способ введения цитостатика.
Прогрессирование заболевания – появление нового поражения и/или любой рост первичных поражений более чем на 25%.
Лучевая терапия – метод локального лучевого воздействия на опухоль/ткани/органы.
1. Краткая информация
1.1 Определение
Нефробластома (НБ) или опухоль Вильмса (ОВ) – одна из наиболее часто встречающихся злокачественных эмбриональных опухолей у детей. С точки зрения эмбриогенеза, нефробластома представляет собой солидную злокачественную опухоль, состоящую из производных нефрогенной ткани разной степени дифференцировки. Большинство исследователей считают, что опухоль возникает из аномально пролиферирующей метанефрогенной бластемы. [2, 3,4]
1.2 Этиология и патогенез
НБ представляет эмбриональную опухоль, гистологическая картина которой чрезвычайно разнообразна. Классическая НБ микроскопически представляет сочетание трех клеточных типов: бластемного, стромального и эпителиального. Незрелые клетки почечной паренхимы называются клетками почечной бластемы. Каждый клеточный тип может быть представлен в разной степени или отсутствовать. Выраженность каждого гистологического признака имеет различное прогностическое значение.
НБ, особенно билатеральная, ввиду своих биологических особенностей, часто (в 57 – 60% случаев) развивается на фоне нефробластоматоза, который представляет собой участки недифференцированной метанефрогенной бластемы в нормальной почечной ткани ребенка, сохранившиеся с 36 недели гестации, имеющие высокий потенциал к озлокачествлению [1,2, 3,4].
Ген WT1 ведет себя как классический опухолевый супрессор, инактивирующийся по двухударному механизму. Инактивация одного из аллелей гена WT1 также приводит к дефектам развития мочеполовой системы, но частота возникновения опухолей при этом не повышается. Важной особенностью НБ является сочетание ее с различными пороками развития мочеполовой системы: поликистоз почек, подковообразная почка, гипоспадия, мегауретер.
НБ – этиологически и генетически гетерогенное заболевание, встречаются наследственные (2%) и ненаследственные формы [1, 3, 4]. Клиническими критериями наследственной предрасположенности к развитию НБ являются билатеральность и полифокусность поражения, ранний детский возраст клинической манифестации заболевания, наличие аналогичной опухоли у других членов семьи, сочетание опухоли с генетическими синдромами (10%): Перлмана, Дениса-Драша, идиопатической гемигипертрофии, Беквита-Видемана, WAGR-синдром [2, 4].
1.3 Эпидемиология
В структуре злокачественных опухолей у детей НБ занимает 4 место, уступая гемобластозам, новообразованиям ЦНС и саркомам мягких тканей [2,3,4,5]. Частота её составляет от 0, 4 до 1 на 100 000 населения детского возраста [3,4,5]. Пик заболеваемости НБ приходится на возрастную группу 2-5 лет, редко встречается у новорожденных и еще реже у детей старше 8 лет [4,5]. Как казуистика, встречаются описания НБ у взрослых.
Частота заболевания девочек и мальчиков приблизително одинакова. В 6-10% случаев встречается билатеральное поражение почек, в основном у детей до 2 лет. В 2% случаев опухоль поражает подковообразную почку, описаны случаи внеорганного расположения НБ.
1.4 Кодирование по МКБ 10
С64 – Злокачественные новообразования (ЗНО) мочевых путей, кроме почечной лоханки;
С65 – ЗНО почечной лоханки;
С68 – ЗНО других и неуточнённых мочевых органов.
1.5 Классификация
Классификация послеоперационного стадирования, предложенная SIOP.
Стадия I:
а) опухоль ограничена почкой или окружена псевдокапсулой, не выходящей за
пределы капсулы почки, и может быть полностью удалена;
б) опухоль может выходить в полость таза и пролабировать в мочеточник, не прорастая его стенки;
в) сосуды в области почечного синуса интактны;
г) возможна инвазия внутрипочечных сосудов.
Некроз опухоли или изменения после химиотерапии в лоханке почки и/или околопочечной клетчатке не изменяют стадию, если эти изменения полностью резецированы и в краях резекции при гистологическом исследовании не отмечено признаков опухолевого поражения.
Стадия II:
а) опухоль выходит за пределы капсулы почки и проникает в почечную капсулу и/или околопочечную клетчатку, но может быть радикально удалена;
б) опухоль инфильтрирует почечную лоханку и/или определяется инвазия кровеносных и лимфатических сосудов вне почечной паренхимы, но радикально удалима;
в) опухоль инфильтрирует смежные органы или нижнюю полую вену, но может быть радикально удалима.
Стадия III:
а) не полностью удалённая опухоль, наличие опухолевых клеток по краю резекции
(макроскопическое или микроскопическое наличие опухоли после хирургического лечения);
б) вовлечение любых брюшных лимфатических узлов;
в) разрыв опухоли до- или во время операции (независимо от других критериев
г) проникновение опухоли в брюшную полость;
д) обсеменение опухолью брюшной полости;
е) наличие опухолевых тромбов в сосудах по краю резекции или мочеточнике,
рассечённые или удалённые хирургом частями;
ж) открытая биопсия опухоли до начала лечения.
Некроз опухоли или химиотерапевтические изменения в лимфатических узлах или в краях резекции опухоли расцениваются как доказательство наличия опухоли с микроскопическими остатками, поэтому выставляется III стадия заболевания (вероятность наличия опухолевой жизнеспособной ткани в краях резекции или смежных лимфатических узлах).
Стадия IV:
Гематогенные метастазы (лёгкие, печень, кости, мозг и др.) или метастазы в отдалённые лимфатические узлы (вне брюшной и тазовой полостей).
Стадия V:
Группы риска (согласно гистологическому варианту опухоли)
Низкий риск:
1. мезобластическая нефрома;
2. кистозная частично дифференцированная НБ;
3. полностью некротизированная НБ.
Средний риск:
1. эпителиальный тип;
4. регрессивный тип;
5. фокальная анаплазия.
Высокий риск:
2. диффузная анаплазия;
3. светлоклеточная саркома почки;
4. рабдоидная опухоль почки.
В случае нефрэктомии на первом этапе лечения (кистозный тип строения НБ, угроза разрыва опухоли и др.):
1. мезобластическая нефрома;
2. кистозная частично дифференцированная нб.
1. НБ без анаплазии и ее варианты;
2. НБ с фокальной анаплазией.
1. диффузная анаплазия;
2. светлоклеточная саркома почки;
3. рабдоидная опухоль почки.
2. Диагностика
2.1 Жалобы и анамнез
Комментарии: общий опухолевый симптомокомплекс – слабость, снижение аппетита, сонливость, лихорадка без видимых причин, вялость, потеря массы тела.
2.2 Физикальное обследование
2.3 Лабораторная диагностика.
2.4 Инструментальная диагностика
Комментарии: Возможности УЗВТ:
1) диагностика объемного образования почки (почек);
2) дифференциальная диагностика между солидной опухолью и кистозным образованием;
3) определение протяженности опухолевого тромбоза нижней полой вены, выявления поражения печени;
4) оценка состояния зон регионарного метастазирования;
5) интраоперационная оценка размеров опухоли и ее локализации при выполнении резекции почки.
Комментарии: данные методы позволяют оценить распространенность и локализацию опухолевого процесса, вовлечение чашечно-лоханочной системы, состояние зон регионарного метастазирования, распространение опухоли на почечную и нижнюю полую вены, метастатическое поражение органов брюшной полости. Преимущества МРТ:
1) отсутствие лучевой нагрузки;
2) при опухолях больших размеров лучше дифференцируется распространение в прилежащие органы и анатомические структуры;
3) возможность дифференцировать опухолевые и геморрагические тромбы.
Комментарии: для оценки возможности выполнения резекции почки.
Комментарии: позволяет выявить органную недостаточность.
Комментарии: показана больным при подозрении на метастатическое поражение.
Уровень убедительности – D (уровень достоверности – 4)
Комментарии: рекомендации по выполнению тонкоигольной биопсии: 1) выполняется под контролем УЗВТ; 2) предпочтителен передний доступ для пункции с иссечением пункционного канала при последующей операции; 3) рекомендована режущая игла диаметром 12-14G; 4) необходимо выполнять несколько вколов в опухоль для уверенности в получении достаточного количества опухолевой ткани, так как НБ нередко имеет обширные некротические зоны; 5) при кистозных опухолях без солидного компонента тонкоигольная биопсия не проводится, хирургическое вмешательство выполняется на первом этапе.
Уровень убедительности – D (уровень достоверности – 4)
3. Лечение
Уровень убедительности – D (уровень достоверности – 4)
Комментарии: выбор тактики лечения зависит от стадии заболевания, морфологического варианта опухоли (группа риска), возраста пациента.
3.1 Химиотерапевтическое лечение
Комментарии: в данных случаях на первом этапе проводится хирургическое лечение.
Комментарии: протокол послеоперационной ПХТ определяется послеоперационной стадией заболевания и группой риска согласно гистологическому строению опухоли
Комментарии: Дактиномицин с редукцией доз на 2 недели на 50%.
Выполнен осмотр врачом-детским онкологом перед каждым курсом полихимиотерапии
Выполнена повторная реносцинтиграфия перед хирургическим вмешательством
Выполнена повторная магнитно-резонансная томография с внутривенным контрастированием и/или компьютерная томография с внутривенным контрастированием органов брюшной полости и забрюшинного перед хирургическим вмешательством
Выполнено ультразвуковое исследование органов брюшной полости и забрюшинного пространства не реже 1 раза в месяц
Выполнена компьютерная томография органов грудной клетки не реже 1 раза в 2 месяца
Выполнено определение клиренса креатинина перед хирургическим вмешательством
Проведен следующий курс полихимиотерапии не позднее 21 дня от момента начала предыдущего курса полихимиотерапии (при наличии медицинских показаний и при отсутствии медицинских противопоказаний)
Выполнен общий (клинический) анализ крови развернутый с подсчетом лейкоцитарной формулы перед началом каждого курса полихимиотерапии и не реже 1 раза в неделю при полихимиотерапии
Выполнен анализ крови биохимический общетерапевтический (мочевина, креатинин, общий белок, альбумин, общий билирубин, аланинаминотрансфераза, аспартатаминотрансфераза, лактатдегидрогеназа, натрий, калий, хлор) перед началом каждого курса полихимиотерапии и не реже 1 раза в неделю при проведении полихимиотерапии
Выполнен анализ мочи общий перед началом каждого курса полихимиотерапии и не реже 1 раза в неделю при проведении полихимиотерапии
Проведена терапия антибактериальными лекарственными препаратами (при фебрильной нейтропении)
Отсутствие гнойно-септических осложнений
Список литературы
Приложение А1. Состав рабочей группы
Все члены рабочей группы являются членами общества Российского общества детских онкологов.
Конфликт интересов: отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
Методология разработки клинических рекомендаций
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П1. Уровни достоверности доказательств в соответствии с международными критериями.
Уровень достоверности
Обоснование
Мета-анализ рандомизированных контролируемых исследований
По крайней мере, 1 рандомизированное контролируемое исследование
По меньшей мере, 1 контролируемое исследование без рандомизации
По крайней мере, 1 квази-экспериментальное исследование
Описательные исследования, такие как сравнительные исследования, корреляционные исследования или «случай-контроль» исследования
Отчёт экспертного комитета или мнение и/или клинический опыт уважаемых авторитетов
Таблица П2. Уровни убедительности рекомендаций
Уровень убедительности
Обоснование
Уровень доказательства 1
Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1
Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2
Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3
Приложение А3. Связанные документы
Приложение Б. Алгоритмы ведения пациента
1. Блок-схема диагностики и лечения пациента с нефробластомой