Другие нарушения пигментации (L81)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Лентиго
Лентиго – доброкачественная локальная меланоцитарная гиперхромия кожи с возможной малигнизацией. Проявляется мелкими, чаще множественными плоскими образованиями бурого цвета с чёткими границами и медленным ростом. Лентиго локализуется на открытых участках кожного покрова: лице, шее и конечностях. Существует в нескольких вариантах: простое, юношеское, старческое, солнечное (на фоне гиперинсоляции), генодерматоз. Особенностью лентиго является его эстетическая составляющая, нарушающая качество жизни пациентов при условии распространённости процесса. Заболевание диагностируется клинически и дерматоскопически. Лечение – косметические процедуры, хирургическое иссечение образования.
Общие сведения
Лентиго – доброкачественное новообразование кожи в форме чечевицы, состоящее из меланоцитов, характеризующееся медленным ростом и способностью к спонтанному озлокачествлению. Лентиго не имеет возрастных, гендерных и расовых ограничений, не эндемично, однако чаще встречается у европейцев со светлой кожей. Чрезвычайно широко распространено. В практической дерматологии принято обращать внимание на то, что множественное лентиго может сочетаться с генодерматозами, имеющими в своей основе поражение сердечно-сосудистой системы. С учетом данного обстоятельства при выявлении множественных образований показаны консультации генетика, кардиолога и ревматолога.
Большое значение имеет возможность перерождения лентиго в меланому, наблюдающаяся примерно в 3% случаев заболевания. Дерматологи называют несколько факторов риска озлокачествления: более трёх солнечных ожогов в течение жизни пациента, сочетание лентиго с банальными веснушками кожи, наличие на поверхности кожи более трёх атипичных (окраска, размеры, форма) невусов из меланоцитов. Актуальность проблемы связана с возможностью неконтролируемой малигнизации процесса.
Причины лентиго
Существует много причин образования лентиго. В числе предрасполагающих факторов стоит особо отметить УФО, мутации, воздействие на кожу искусственных источников излучения, светлый оттенок кожи, применение косметических средств, содержащих оксидированные компоненты, косметологические процедуры, возраст, состояние защитных сил организма, гормональные сдвиги (половое созревание, беременность, прием противозачаточных средств), вирусоносительство возбудителя папилломы человека и приём иммуносупрессоров по жизненным показаниям.
Механизм образования лентиго до конца не ясен, поскольку дерматозов, возникающих с участием пигментных клеток кожи, чрезвычайно много. Лентиго относится к меланодермальным образованиям, в основе которых лежит процесс гиперпигментации. Само пигментообразование связано с биохимическими реакциями, происходящими в коже. Меланин ферментативно синтезируется в меланоцитах, расположенных в базальном слое эпидермиса, а затем по отросткам клеток передаётся кератиноцитам, в которых равномерно накапливается, определяя цвет кожи. Далее под воздействием эндо- и экзогенных причин запускается процесс гиперпигментации – интенсивного накопления пигмента отдельными локально сгруппированными кератиноцитами.
Гиперпигментация может быть первичной (на неизменённой коже) и вторичной (на фоне инволюции уже имеющихся на коже первичных элементов). В случае лентиго наблюдается смешанное накопление пигмента, связанное с наследственной предрасположенностью, гормональными сдвигами, воспалением, воздействием солнца и с возрастными изменениями кожи. Смешанный характер пигментообразования является основным отличием лентиго от веснушек и вульгарных пигментных пятен, поскольку в процессе старения кожи возникает гиперкератоз, который утолщает первичную гиперпигментированную эритему и делает её заметной на ощупь.
Классификация лентиго
В современной дерматологии существует чёткое деление лентиго на врождённые и приобретённые формы. В связи с этим принято различать несколько видов заболевания. Приобретённые разновидности лентиго представлены следующими формами:
Генодерматозы включают несколько редких заболеваний, относящихся к генетическим аномалиям:
Симптомы лентиго
Клиническая картина простого лентиго складывается из образования очагов гиперпигментации с явлениями небольшого гиперкератоза на неизменённой коже. В каждом очаге присутствуют пигментные пятна бурого цвета, слегка возвышающие над уровнем здоровой кожи. По форме пятна напоминают чечевичные зёрна, количество и величина образований могут варьировать. При лентиго на лице можно чётко скоррелировать его возникновение с другими симптомами фотоповреждения кожи. Нарушается структура эластических волокон дермы, появляются шелушащиеся пятна актинического кератоза. При лентиго на фоне фотохимиотерапии пятна образуются не только на лице, но и на туловище, напоминают пигментный крап.
Высыпания лентиго не вызывают негативных ощущений, они безболезненны, не склонны к изъязвлению и рубцеванию. С течением времени лентиго начинает распространяться по всей поверхности кожи, особенно в области конечностей, спины и половых органов, что связано с возрастным старением дермы и её составляющих (коллагеновых и эластических волокон, межклеточного вещества, клеток эпидермиса), нарушением липидного обмена и проницаемости клеток рогового слоя эпидермиса. Увеличение размеров, изменение окраски невоидных образований на более тёмную, резкое утолщение (выпуклость) и уплотнение пятен являются маркерными признаками возможной малигнизации лентиго в самую злокачественную опухоль – меланому.
Диагностика лентиго
Использование специальных инструментальных методов в дерматологической диагностике лентиго не требуется. Врач выставляет клинический диагноз на основании анамнеза, симптомов, данных дерматоскопии (фотографирования невоидного образования в большом разрешении при хорошем освещении) и результатов гистологии. Биопсия необходима для подтверждения отсутствия атипичных клеток, являющихся предвестниками малигнизации. Достоверным доказательством доброкачественности заболевания является анализ крови на белковые онкомаркеры.
Риск озлокачествления можно также оценить по результатам анализа фактора роста фибробластов (гепарин-связывающие белки) и фактора роста сосудов (тромбоцитарный фактор роста – основа новообразования сосудов). Исключить малигнизацию можно проведением конфокальной лазерной сканирующей микроскопии (КЛСМ), при которой лазер используется в качестве источника света для получения изображения послойного среза кожи. Метод обладает высокой точностью и не имеет противопоказаний. Дифференцируют лентиго, прежде всего, с банальными веснушками, родимыми пятнами, родинками, сенильным кератозом, хлоазмой, меланомой, меланозом Дюбрея и болезнью Реклингхаузена.
Лечение лентиго
Простые случаи лентиго не требуют лечения, если не приносят эстетических неудобств и не нарушают качество жизни пациента. Показано наблюдение врача-дерматолога. Элементы, подвергающиеся повторному травмированию, подлежат хирургическому удалению или криодеструкции. Методы лечения лентиго схожи с устранением веснушек и включают в себя ежедневное отбеливание кожи, фотопротекцию, профессиональные косметические манипуляции с целью деструкции и удаления образований.
После консультации дерматолога, косметолога и онколога назначают отбеливающие средства (азелаиновую кислоту, ретиноиды). Фотопротекцию осуществляют путем индивидуального подбора солнцезащитных кремов с ультрафиолетовыми фильтрами. Косметологические манипуляции включают ретиноловый пилинг и лазерную шлифовку кожи. Старческое лентиго удаляют фотоомоложением – воздействием на глубокие и поверхностные слои кожи импульсного света, восстанавливающего коллагеновые и эластические волокна. При малейшем подозрении на малигнизацию необходимо обратиться к онкологу для уточнения диагноза и последующего лечения новообразования.
Прогноз и профилактика лентиго
Прогноз лентиго зависит от митотического индекса – соотношения между делящимися клетками и общим количеством клеток в поле зрения. Чем ниже данный показатель – тем благоприятнее прогноз в части малигнизации, метастазирования и выживаемости. Профилактика заключается в дозированном пребывании на солнце с использованием солнцезащитных кремов. Всем пациентам с лентиго необходимо избегать травмирования образований, тщательно следить за изменением цвета и размера «веснушек» и наличием периодических кровотечений из пятен. При обнаружении перечисленных признаков следует обратиться к дерматоонкологу.
Лентигиноз солнечный, возрастной
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления лентигиноза
Оглавление
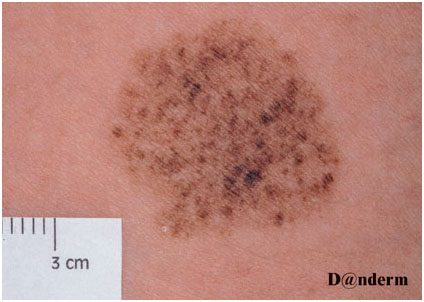
Солнечное лентиго (солнечный лентигиоз, возрастной лентигиоз, актиническое лентиго, солнечные пятна) — это гипермеланоз, проявляющийся очагами потемнения различного диаметра в результате длительного воздействия ультрафиолета на кожу.
В нашей компании Вы можете приобрести следующее оборудование для лечения солнечного лентиго:
Солнечное лентиго является широко распространенной пигментной патологией. Например, в США лентигиозные изменения наблюдаются у 90% людей со светлой кожей в возрасте старше 60 лет и у 20% — младше 35 лет. Риск возникновения солнечного лентиго повышен у людей, которые много времени проводят на солнце. Причем поражаться может отдельная часть тела — например, левая рука у профессиональных водителей. Также было отмечено, что лентиго появляется у 50% пациентов после длительной ПУВА-терапии псориаза (в течение как минимум 5 лет).
Этиология и патогенез
Основной причиной солнечного лентиго является хроническое воздействие солнечного излучения на кожу. Изменения происходят не сразу — они накапливаются в течение многих лет облучения ультрафиолетом открытых участков лица и тела. Вероятность появления лентиго растет при наличии у человека светлой кожи I или II фототипа по Фитцпатрику. Солнечное лентиго также может возникать после длительных курсов посещения солярия.
Довольно часто лентиго появляется после ПУВА-терапии (psoralen (P) + ultraviolet A (UVA) = PUVA или ПУВА) — лечебного воздействия на кожу ультрафиолетом спектра А (UVA) с предварительным приемом фотосенсибилизатора (псоралена). Такие пигментные образования называются ПУВА-лентиго, и они являются побочным эффектом фототерапии псориаза.
При микроскопии очагов солнечного лентиго отмечается удлинение эпидермальных гребней (лентигинозная гиперплазия), увеличение числа меланоцитов, которые производят избыточное количество пигмента, а также рост количества меланофагов — макрофагов, которые поглотили пигмент и окрасились в темный цвет. Атипичных меланоцитов при солнечном лентиго в норме не выявляется.
Кроме солнечного и ПУВА-лентиго, на коже может возникать простое лентиго (lentigo simplex), причины которого не установлены, а также лучевое лентиго (radiation lentigo) после высокодозовой радиотерапии. В дальнейшем любое из этих новообразований может трансформироваться в злокачественное лентиго (lentigo maligna), поэтому к ним следует отнестись с особым вниманием. Первичную дифференциальную диагностику между обычным и злокачественным лентиго с высокой эффективностью проводят с использованием методов цифровой дерматоскопии FotoFinder.
В некоторых случаях лентиго является признаком наследственного заболевания — например, LEOPARD синдрома. LEOPARD является акронимом, буквы которого описывают симптомы болезни: L (лентиго), E (нарушение электропроводимости сердца), O (окулярный гипертелоризм), P (пульмональный стеноз), A (аномалии гениталий), R (замедленный рост), D (глухота).
Клинические проявления
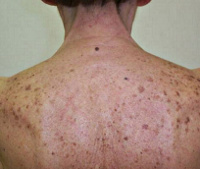
Лентигиозные поражения представляют собой плоские или слегка вогнутые округлые пятна различного диаметра и цвета от светло-коричневого до темно-коричневого. Обычно они возникают на открытых участках кожи — лицо, тыльные поверхности рук и кистей, верхняя половина туловища (рис. 1).
Сразу после появления их размеры не превышают 5 мм, но по мере «старения» солнечные лентиго становятся больше, темнее и постепенно сливаются в крупные пятна. Они могут содержать в себе участки нормальной кожи или разделяться мелкими морщинами. Пораженная лентиго кожа выглядит дряблой и неэластичной — в целом она смотрится хуже, чем должна быть для своего возраста (рис. 2). Эпидермис истончается и становится сухим, окраска кожи приобретает неравномерную пятнистость.
Лентиго может возникнуть после длительного курса ПУВА-терапии псориаза — от полугода и более. В этом случае пигментные пятна похожи на солнечное лентиго, но имеют неправильные контуры — иногда их можно спутать с веснушками. После прекращения сеансов фотолечения небольшие ПУВА-лентиго обычно присутствуют на коже около 3–6 месяцев, тогда как крупные звездчатые очаги — вплоть до 2 лет.
Солнечное лентиго может появиться после длительных и/или многократных курсов посещения солярия — обычно такая пигментация возникает у женщин, склонных к злоупотреблению искусственным ультрафиолетом. Внешне эти очаги похожи на ПУВА-лентиго и могут присутствовать в местах, не подверженных естественному загару (например, в подмышечной области).
У некоторых людей солнечное лентиго трансформируется из гладких пятен в шероховатые образования, которые в дальнейшем могут переродиться в злокачественные опухоли (например, в злокачественное лентиго). И хотя вероятность такого события невелика, проблема актуальна и требует внимания со стороны как самого пациента, так и его лечащего врача.
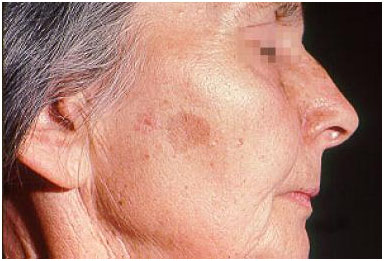
Особым типом доброкачественного новообразования является пятнистый невус. Он представляет собой одновременно лентиго и меланоцитарный невус, где множественные темные пятнышки располагаются в области крупного и более светлого врожденного или приобретенного пятна (рис. 3). Пятнистый невус может трансформироваться в меланому, что следует иметь в виду.
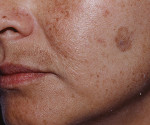
Рис. 1. Очаг солнечного лентиго на щеке женщины (www.medscape.com)
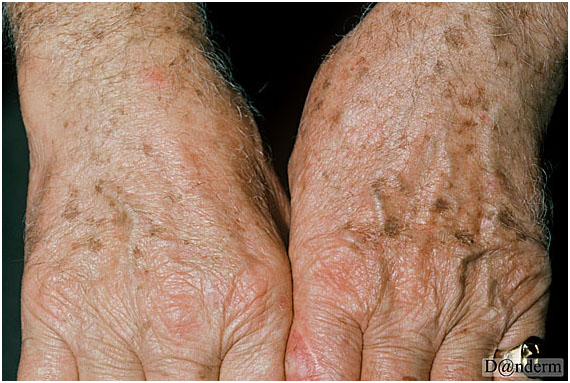
Рис. 2. Солнечное (старческое) лентиго на возрастной коже рук (Danish national service on dermato—venereology)
Рис. 3. Пятнистый невус (Danish national service on dermato-venereology)
Принципы лечения
Перед началом лечения солнечного лентиго следует выполнить тщательную диагностику пигментных образований и убедиться в том, что они не являются злокачественными.
Для осветления кожи можно использовать кремы с арбутином. Этот ингредиент блокирует синтез пигмента в меланоцитах, что приводит к побледнению очагов солнечного лентиго и выравниванию тона кожи. Средства с арбутином обычно содержат несколько осветляющих веществ, что делает их более эффективными.
При солнечном лентиго можно использовать кремы с третиноином и другими ретиноидами. Определенную эффективность в осветлении кожи показывает 33% трихлоруксусная кислота — в большей степени у людей с темными фототипами (IV–VI) по Фитцпатрику. Напротив, у пациентов со светлыми фототипами (I–III) более эффективной считается криотерапия.
Есть данные об использовании комбинации 0,01% флуоцинолона ацетонида, 4% гидрохинона и 0,05% третиноина в качестве вспомогательного метода при борьбе с солнечным лентиго. Основной лечебной процедурой в этом случае являлась криотерапия. Также есть данные о применении средства, содержащего 2% меквинол и 0,01% третиноин, дважды в день в течение 3 месяцев. Выраженный результат был достигнут уже на 2 месяц и держался как минимум 2 месяца после окончания терапии.
Среди новых средств для осветления кожи перспективным может оказаться экстракт фаленопсиса (Phalaenopsis Orchid Extract). Пока что его возможности были исследованы in vitro на клеточной линии, но показали хорошие результаты.
Для удаления лентиго с успехом применяются методы аппаратной косметологии. Наиболее распространенной является IPL-терапия, использующая высокоинтенсивный импульсный свет для избирательного разрушения меланина. Другим методом является поверхностный фракционный фототермолиз, например использование фракционного Tm:fiber лазера 1927 нм (Fraxel re:store DUAL). Он направлен на фракционное разрушение эпидермиса и всех структур, которые в нем содержатся. С учетом того, что лентиго залегает в эпидермальном слое, поверхностный фракционный фототермолиз позволяет существенно осветлить пигментное пятно и сгладить его границы. В результате нескольких процедур на неаблятивном фракционном лазере можно полностью избавиться от лентиго.
Обратите внимание! Поскольку очаги солнечного лентиго могут трансформироваться в злокачественные опухоли, а также могут скрывать появление меланомы, за областями поражений необходимо динамическое наблюдение. Традиционным методом является регулярный осмотр кожи самим пациентом и его лечащим врачом. Однако более современной и достоверной методикой является использование методов цифровой дерматоскопии и картирования тела, например, представляемых FotoFinder. Такие системы позволяют отслеживать появление новых новообразований и следить за динамикой изменения существующих.
Сама по себе цифровая дерматоскопия позволяет врачу поставить диагноз на основе изображения. Но еще эффективнее она работает, будучи сопряженной с программой анализа изображений новообразований, которая использует возможности искусственного интеллекта. На сегодняшний день единственной такой программой является Moleanalyser pro.
Код по мкб солнечное лентиго
Злокачественная меланома кожи(С43, C51, C60.9, C63.2 ) :
Метастазы меланомы без выявленного первичного очага:
Первичная меланома других локализаций:
Морфологические типы не оказывают самостоятельного влияния на прогноз течения болезни (только через связь с толщиной опухоли по Бреслоу и изъязвление опухоли), но осведомленность о различных клинических вариантах развития меланомы кожи может быть полезна на этапе осмотра для дифференциальной диагностики с доброкачественными новообразованиями кожи.
Меланома поверхностно распространяющаяся
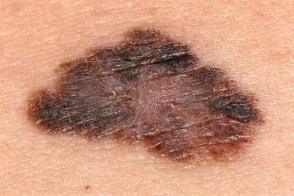 Самая частая злокачественная опухоль меланоцитарного происхождения у белого населения, характеризующаяся в начальной стадии развития распространяющимся вдоль поверхности кожи ростом.На долю поверхностно распространяющейся меланомы приходится 70% случаев меланом среди белого населения и 60% среди всех типов меланом.Заболевание встречается в возрасте 30-50 лет, чаще у женщин. Самая частая злокачественная опухоль меланоцитарного происхождения у белого населения, характеризующаяся в начальной стадии развития распространяющимся вдоль поверхности кожи ростом.На долю поверхностно распространяющейся меланомы приходится 70% случаев меланом среди белого населения и 60% среди всех типов меланом.Заболевание встречается в возрасте 30-50 лет, чаще у женщин. |
На внешне неизмененной коже появляется пятно (или уплощенная папула) диаметром 2—3 мм, которое постепенно увеличивается. Очаг поражения приобретает овальные или неправильные очертания, часто с одним или несколькими углублениями («заливами»). Постепенно развивается уплотнение, формируется ассиметричная бляшка с четкими границами, равномерно приподнятая над уровнем кожи.Средний диаметр — 8—12 мм, ранние образования — от 5 до 8 мм, более позние — от 10 до 25 мм.
Поверхность очага поражения по мере роста опухоли становится неровной, бугристой, покрывается корками, легко травмируется, кровоточит, могут возникать узлы.Окраска представлена сочетанием коричневого, тёмно-коричневого, синего, черного и красного цветов, а на участках регрессии — серого и синевато-серого.
Локализация любая.Опухоль возникает чаще всего в верхней части спины у обоих полов, у женщин чаще наблюдая в области голеней, у мужчин — на передней поверхности бедер и туловища.Развитие опухоли занимает 1—2 года.
Лентиго-меланома
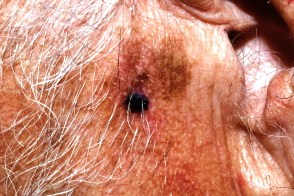 Злокачественная опухоль меланоцитарного происхождения, формирующаяся на месте злокачественного лентиго.Встречается в половине случаев в возрасте старше 65 лет. Самая высокая заболеваемость среди представителей европеоидной расы со светочувствительностью кожи I, II и III типов.Составляет 5-10 % случаев от всех меланом кожи. Злокачественная опухоль меланоцитарного происхождения, формирующаяся на месте злокачественного лентиго.Встречается в половине случаев в возрасте старше 65 лет. Самая высокая заболеваемость среди представителей европеоидной расы со светочувствительностью кожи I, II и III типов.Составляет 5-10 % случаев от всех меланом кожи. |
Новообразование чаще всего локализуется на открытых участках кожи : лицо, шея, предплечья, тыльная поверхность кистей, голени.
Меланома узловая
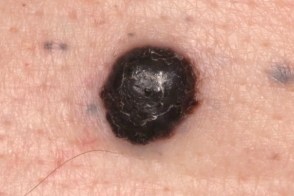 Злокачественная опухоль меланоцитарного происхождения, характеризующееся узлом.Составляет от 14 до 20% всех случаев меланомы.Опухоль встречается в основном у представителей европеоидной расы среднего возраста.Развитие опухоли на чистой коже или из пигментного невуса занимает от 6 до 18 мес. Злокачественная опухоль меланоцитарного происхождения, характеризующееся узлом.Составляет от 14 до 20% всех случаев меланомы.Опухоль встречается в основном у представителей европеоидной расы среднего возраста.Развитие опухоли на чистой коже или из пигментного невуса занимает от 6 до 18 мес. |
Развитие узловой меланомы начинается сразу с фазы вертикального роста. Опухоль равномерно приподнята над уровнем кожи и представляет собой толстую бляшку, а при экзофитном росте — выступающий круглый узел, напоминающий «ягоду черники» или полип. Окраска обычно равномерная, тёмно-синяя или иссиня-чёрная, полиповидные образования иногда розовые (беспигментными) с коричневым налетом.
Очаг поражения на ранних стадиях имеет размеры 1-3 см, в дальнейшем он может увеличиваться.Форма меланомы правильная, овальная или круглая, с четкими границами. С течением времени поверхность опухоли может изъязвляться и покрываться кровянистыми корками. Нередко вокруг меланомы возникают черные узелки (метастатические очаги).
Локализуется в основном на участках тела сравнительно редко подвергающихся действию солнечных лучей. У женщин часто обнаруживаются на голенях
Ладонно-подошвенная меланома
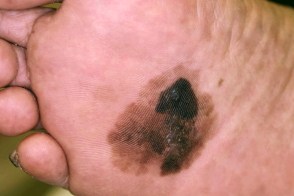 Акральная лентигинозная меланома, проявляющаяся в области ладоней, подошв, пальцев рук и ног.Характеризуется медленно растущим пятном неправильной формы с четкими или размытыми границами, с неравномерной окраской в коричневые, черные и синие цвета, размером до 8-12 см.Могут отмечаться зоны регресса (бледно-серые участки). Акральная лентигинозная меланома, проявляющаяся в области ладоней, подошв, пальцев рук и ног.Характеризуется медленно растущим пятном неправильной формы с четкими или размытыми границами, с неравномерной окраской в коричневые, черные и синие цвета, размером до 8-12 см.Могут отмечаться зоны регресса (бледно-серые участки). |
Меланома подногтевая
Пальцы рук поражаются в 2 раза чаще, чем ног, при этом в 80 % случаев страдает I палец, вероятно это связано с его повышенной травматизацией и воздействием ультрафиолетового облучения. На стопах подногтевая меланома также преимущественно локализуется на I пальце, реже на II и III пальцах.
Характеризуется подногтевым пятном или продольными полосами коричневого или темно-синего цвета, связанными с пигментацией прилегающей кутикулы, постепенно ногтевая пластинка в зоне пигментации разрушается и отторгается. На ее месте отмечается быстрый рост грануляций, иногда грибовидной формы, синевато-черного цвета с инфильтрацией подлежащих и окружающих тканей. Патогномоничным признаком, связанным с поздней стадией меланомы является симптом Гатчинсона (пигментация в области заднего эпонихия).
Течение меланомы на пальцах ног более доброкачественное, чем на пальцах рук.
Меланома слизистой полости рта
Меланома глаз
Меланома полового члена
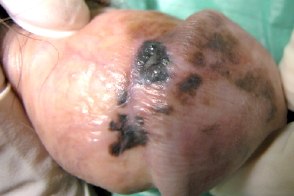 Очень редкая форма меланомы, наблюдающаяся с частотой 0, 9% среди всех меланом. Первичный очаг локализуется обычно на крайней плоти или в дистальной части головки полового члена в виде пятен и бляшек неправильной формы, темно-коричневого или черного цвета.Быстро метастазирует в паховые и подвздошные лимфатические узлы. Очень редкая форма меланомы, наблюдающаяся с частотой 0, 9% среди всех меланом. Первичный очаг локализуется обычно на крайней плоти или в дистальной части головки полового члена в виде пятен и бляшек неправильной формы, темно-коричневого или черного цвета.Быстро метастазирует в паховые и подвздошные лимфатические узлы. |
Меланома вульвы
Аноректальная меланома
Меланома беспигментная
Десмопластическая меланома
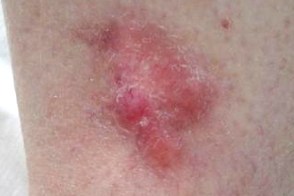 Злокачественная меланоцитарная опухоль, которая в клинически напоминает беспигментную меланому, обладающая особыми гистологическими признаками:выраженной пролиферацией фибробластов наряду с незначительной (или вообще отсутствующей) пролиферацией атипичных меланоцитов на границе эпидермиса и дермы и нейротропизмом (сосредоточение роста опухоли вокруг нервных волокон).Десмопластическая меланома может расти из злокачественного лентиго, реже — из акральной лентигинозной или поверхностно распространяющейся меланомы. Злокачественная меланоцитарная опухоль, которая в клинически напоминает беспигментную меланому, обладающая особыми гистологическими признаками:выраженной пролиферацией фибробластов наряду с незначительной (или вообще отсутствующей) пролиферацией атипичных меланоцитов на границе эпидермиса и дермы и нейротропизмом (сосредоточение роста опухоли вокруг нервных волокон).Десмопластическая меланома может расти из злокачественного лентиго, реже — из акральной лентигинозной или поверхностно распространяющейся меланомы. |
Из-за отсутствия характерных клинических признаков и четких границ диагноз десмопластической меланомы обычно ставят поздно.После иссечения десмопластической меланомы у половины больных развиваются местные рецидивы, обычно в первые 3 года, а у некоторых — множественные рецидивные опухоли. Метастазы в лимфоузлы возникают реже, чем рецидивы, приблизительно у 20% больных.
Меланома нейротропная
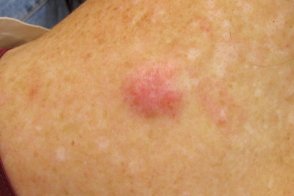 Злокачественная меланоцитарная опухоль с вовлечением в патологический процесс нервных стволов.По клиническим признакам ничем не отличается от десмопластической меланомы, но при значительном распространении присоединяются признаки нейропатии (обычно черепно-мозговых нервов, прежде всего тройничного, лицевого). Злокачественная меланоцитарная опухоль с вовлечением в патологический процесс нервных стволов.По клиническим признакам ничем не отличается от десмопластической меланомы, но при значительном распространении присоединяются признаки нейропатии (обычно черепно-мозговых нервов, прежде всего тройничного, лицевого). |
Детская меланома
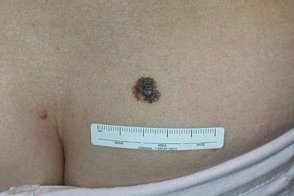 Меланому у детей разделяют на инфантильную (с момента рождения до однолетнего возраста), меланому детства (с первого года до начала половой зрелости) и подростковую (с 13 до 16 лет). Меланому у детей разделяют на инфантильную (с момента рождения до однолетнего возраста), меланому детства (с первого года до начала половой зрелости) и подростковую (с 13 до 16 лет). |
В 50-92% случаев меланома у детей развивается на месте врожденных гигантских меланоцитарных невусов в течение первых 5 лет жизни, риск заболеть меланомой в течении жизни оценивается 6-7%. У детей с мелкими врожденными невусов риск меланомы также повышен в 3-10 раз.
Детская меланома редкое заболевание и наблюдается в 0, 3% случаев среди детей с другими злокачественными опухолями.Наиболее часто меланома наблюдается у детей в возрасте 4-6 и 11-15 лет.Соотношение мальчиков к девочкам — 1:1, 5
Меланомы, развивающиеся до 16-летнего возраста, наиболее часто возникают на туловище (50%), реже — на нижних конечностях (20%), голове, шее (15%) и верхних конечностях (15%). Размеры варьируют от 0, 5 до 7 см и более при меланомах, растущих из гигантских пигментных невусов. Внешний вид новообразования разнообразен. У 95% больных меланома имеет широкое основание, цвет колеблется от черного до нормального цвета кожи.
Врожденная меланома
Меланома шпицподобная
Меланома невоидная
Полипоидная меланома
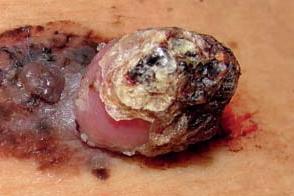 Редкий подтип меланомы кожи, но частая форма меланомы желудочно-кишечного тракта.Считается вариантом узловатой меланомы.Характеризуется медленным радиальным ростом и быстрым вертикальным, с образованием перепендикулярной формы узла на ножке от розово до темно-коричневого цвета, расположенного на фоне неоднородной окраски пятна неправильной формы.Поверхность новообразования часто покрыта корками и кровоточит. Редкий подтип меланомы кожи, но частая форма меланомы желудочно-кишечного тракта.Считается вариантом узловатой меланомы.Характеризуется медленным радиальным ростом и быстрым вертикальным, с образованием перепендикулярной формы узла на ножке от розово до темно-коричневого цвета, расположенного на фоне неоднородной окраски пятна неправильной формы.Поверхность новообразования часто покрыта корками и кровоточит. |
Меланома метастатическая
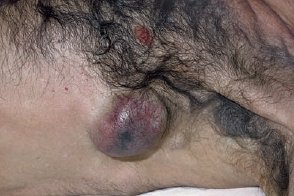 Метастазы и рецидивы меланомы могут появиться как в отдаленных участках кожи, так и в трансплантате, использованном для закрытия дефекта после удаления первичной опухоли.Первичная меланома может локализоваться в глазу, шейке матки и слизистой рта. Нередко находят метастазы меланомы из невыявленного первичного очага. Метастазы представлены узлами, одиночными или множественными. Обычно они темного цвета, но встречаются и беспигментные формы. Метастазы и рецидивы меланомы могут появиться как в отдаленных участках кожи, так и в трансплантате, использованном для закрытия дефекта после удаления первичной опухоли.Первичная меланома может локализоваться в глазу, шейке матки и слизистой рта. Нередко находят метастазы меланомы из невыявленного первичного очага. Метастазы представлены узлами, одиночными или множественными. Обычно они темного цвета, но встречаются и беспигментные формы. |
Для процедуры стадирования меланомы гистологическое подтверждение обязательно. Оценку состояния лимфатических узлов для установления стадии выполняют при помощи клинического осмотра и инструментальных исследований.
Уровни Кларка (Clark)
I уровень — клетки меланомы находятся в пределах эпидермиса и характер инвазии соответствует меланоме in situ;
II уровень — опухоль разрушает базальную мембрану и инвазирует верхние отделы сосочкового слоя дермы;
III уровень — клетки меланомы заполняют весь сосочковый слой дермы, но не проникают в сетчатый;
IVуровень — инвазия сетчатого слоя дермы;
V уровень — инвазия подлежащей жировой клетчатки
Толщина меланомы по Бреслоу (Breslow)
Критерий Т
Отражает распространенность первичной опухоли. Классификация по критерию Т возможна только после удаления первичной опухоли и ее гистологического исследования:
Анатомические ориентиры пограничных зон для определения регионарных лимфатических бассейнов
Сателлитами называют опухолевые отсевы или узелки (макро- или микроскопические) в пределах 2 см от первичной опухоли. Транзитными метастазами называют метастазы в кожу или подкожную клетчатку на расстоянии более 2 см от первичной опухоли но не распространяющиеся за пределы регионарных лимфатическихузлов.
Критерий М
Характеризует наличие или отсутствие отдаленных метастазов
Метастазы меланомы кожи без выявленного первичного очага в периферические лимфоузлы одного региона следует стадировать как III стадию (III Tx)
Стадии меланомы
Физикальное обследование
| Asymmetry | Асимметрия | Одна половина очага не похожа на другую половину |
| Border irregularity | Беспорядочные (неровные) очертания | Границы очага зубчатые, иногда имеют вытянутость в окружающую кожу в виде «ложной ножки» |
| Colour variegation | Цветовые вариации | Различные цвета и различные оттенки цвета |
| Diameter | Диаметр более 6 мм | Измеряют по самой длинной оси очага |
7-точечная система распознавания меланом
| 1 | Change in size | Изменение размеров, объема |
| 2 | Change in shape | Изменение формы, очертаний |
| 3 | Change in color | Изменение цвета |
| 4 | Inflammation | Воспаление |
| 5 | Crusting or bleeding | Образование корки или кровоточивость |
| 6 | Sensory change | Изменение ощущений, чувствительности |
| 7 | Diameter | Диаметр более 7 мм |
Правило «ФИГАРО» — шесть признаков меланомы
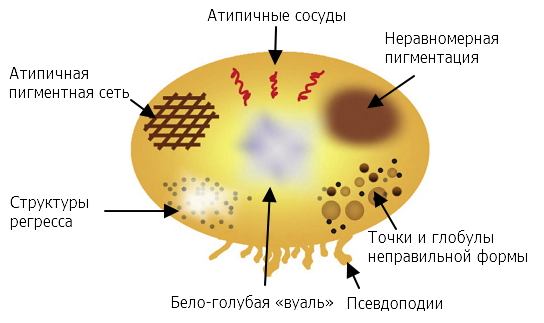
Дерматоскопия
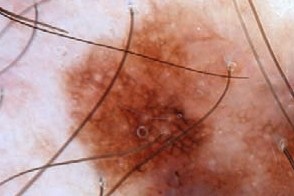 | 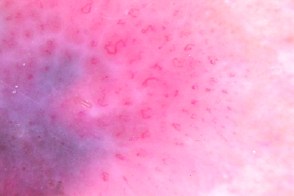 |
| Атипичная пигментная сеть | Атипичные сосуды |
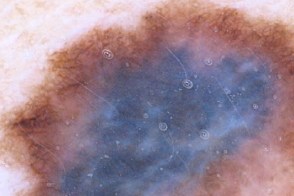 | 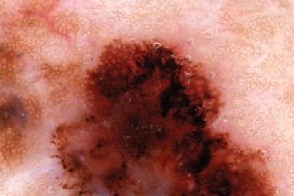 |
| Бело-голубая вуаль | Неравномерная пигментация |
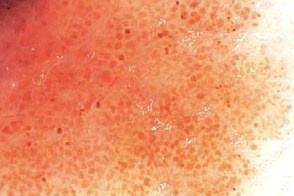 | 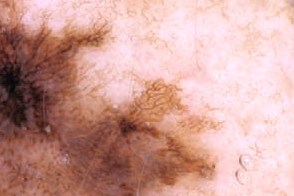 |
| Неправильные точки и глобулы | Псевдоподии |
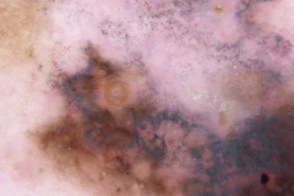 | |
| Структуры регресса |
Лабораторная диагностика
Инструментальная диагностика
При наличии соответствующих показаний (симптомов) диагностические мероприятия (включая лучевую диагностику) проводят в полном объеме внезависимости от стадии заболевания. В отсутствие симптомов для выявления скрытых метастазов рекомендовано выполнять диагностические тесты различногообъема в зависимости от стадии заболевания (установленной по данным клинического осмотра и гистологического заключения), отражающей риск выявления регионарныхи отдаленных метастазов.
При подтверждении диагноза меланома кожи по данным биопсии рекомендованные диагностические мероприятия суммированы в таблице ниже.
План обследования в зависимости от результатов биопсии пигментного новообразования кожи и клинического осмотра
До морфологического подтверждения диагноза инструментальная диагностика не рекомендуется, если только интеркуррентная патология или общее состояние пациентане требует ее для безопасного проведения биопсии.План лечения и обследований не следует составлять до получения данных гистологического исследования.
Биопсия
Рекомендуется ориентировать разрезы кожи в направлении ближайшего лимфатического коллектора параллельно лимфатическим сосудам кожи (а не покожным линиям или естественным складкам), так, чтобы повторное иссечение рубца(если оно потребуется) могло быть выполнено без затруднений.
Эксцизионная биопсия подозрительного плоского пигментного образования кожи может быть безопасно выполнена с использованием местной инфильтрационной анестезии. При этом рекомендуется избегать повреждений удаляемого новообразования до его иссечения
Гистологическое исследование
Рекомендуется проводить гистологическое исследование хирургически удаленного опухолевого препарата, при этом в морфологическом заключении рекомендуется отразить следующие параметры:
Критерии гистологического диагноза меланомы:
Гистологических типы меланомы:
Гистологические особенности некоторых форм меланом:
Иная диагностика
Поверхностно-распространяющаяся меланома
Лентиго-меланома
Узловатая меланома
Подногтевая меланома
Ладонно-подошвенная меланома
Десмопластическая меланома
Лечение локальных стадий заболевания (I-II)
Рекомендуется выполнять радикальное иссечение первичной опухоли в пределах здоровых тканей как основой этап лечения локальной меланомы кожи.
Выбор хирургического отступа формируется на основании результатов морфологического исследования, а именно толщины опухоли. В настоящее время при уже установленной стадии рекомендуется выполнять следующие отступы :
Если эксцизионная биопсия не проводится из-за очевидности диагноза, отступы отвидимых краев опухоли не рекомендуется расширять более чем на 3 см, так как без точных знаний микростадии это будет приводить к излишним манипуляциям, связанным с закрытием п/о раны (например, различным видам сложной пластики).
Лечение меланомы кожи III стадии
Рекомендуется выполнять регионарную лимфаденэктомию всем пациентам срезектабельной меланомой кожи III стадии.
Пациентам, у которых метастатическое поражение регионарных лимфатических узлов было установлено в результате процедуры биопсии сторожевого лимфатическогоузла, рекомендуется предлагать полную лимфаденэктомию в той анатомическойобласти, где были обнаружены метастатически измененные сторожевыелимфатические узлы.
Рекомендуется определять следующие параметры при гистологическом исследовании метастазов меланомы в регионарные лимфоузлы.
Рекомендуется предлагать пациентам после радикальной лимфаденэктомии при отсутствии противопоказаний адъювантную иммунотерапию, информируя пациента о потенциальных преимуществах и ограничениях данного метода лечения.
Рекомендуется предлагать пациентам с высоким риском регионарного рецидива послерадикальной лимфаденэктомии при отсутствии противопоказаний профилактическую послеоперационную лучевую терапию на область пораженного лимфоколлектора, информируя пациента о потенциальных преимуществах и ограничениях данного метода лечения.
По данным проведенных исследований послеоперационная лучевая терапия снижает риск регионарного рецидива у больных с высоким риском, но неоказывает влияния на общую выживаемость.К факторам высокого риска регионарного рецидива следует относят:
Для определения показаний к назначению адъювантной терапии рекомендуетсяоценить риск прогрессирования и смерти от меланомы кожи послерадикального хирургического лечения. Для оценки риска рекомендуетсяиспользовать классификацию TNM AJCC/UICC 2009 которая включает в себя основные прогностические факторы.
Рекомендуется предлагать пациентам с высоким и промежуточным риском прогрессирования после радикального хирургического лечения (т.е. больными со стадиями ПВ-Ш, т.е. при толщине опухоли по Breslow 2, 01-4, 0 мм с изъязвлением поверхности [T3b] или при толщине по Breslow 4, 01 мм и более в независимости от наличия изъязвления [T4a-b], или при наличии поражения регионарных лимфоузлов при отсутствии противопоказаний адъювантную иммунотерапию, информируя пациента о потенциальных преимуществах и ограничениях данного метода лечения.
Учитывая, что проведение иммунотерапии ИФН альфа сопряжено с известными рисками нежелательных явлений, следует выделить группу пациентов, которым это лечение противопоказано. После анализа данных литературы эксперты пришли к выводу, что риск превосходит пользу от назначения ИФН альфа вследующих случаях (но не ограничивается ими) :
Неспособность пациента адекватно выполнять назначения врача В связи с этим, эксперты рекомендуют перед назначением адъювантной иммунотерапии интерфероном исключить наличие у пациентов перечисленных противопоказаний, при необходимости прибегнув к консультации специалистов(терапевта, психиатра, дерматолога и т.д.). Следует также учесть противопоказания к назначению препарата, указанные производителем в инструкции по применению.
Данные по безопасности и эффективности адъювантного применения ИФН альфа при меланоме кожи у лиц моложе 18 лет ограничены единичными наблюдениями, поэтому эксперты не рекомендуют назначать ИФН данной категории больных за исключением случаев аутоиммунного тиреоидита с исходом в первичный гипотиреоз и полной лекарственной компенсацией. Если на фоне лечения интерфероном не удается добитьсякомпенсации функции щитовидной железы, то ИФН следует отменить
Рекомендовано начинать адъювантную иммунотерапию в сроки не позже 9 недель с момента хирургического лечения после полного заживления послеоперационной раны. Не рекомендуется начинать адъювантное лечение в том случае, если с момента операции прошло более 9 недель.
При удовлетворительной переносимости (и отсутствии признаков прогрессирования основного заболевания) максимальная рекомендуемая длительность лечения составляет 12 месяцев.
Рекомендуемые режимы иммунотерапии для адъювантного лечения меланомы кожи
| Дозы | Индукционная фаза | Поддерживающая фаза |
| Высокие | Интерферон альфа 2b 20 млн/м 2 в/в в 1-5 дни х 4нед. | Интерферон альфа 2b 10 млн/м 2 п/к х 3 р/нед х 11мес. |
| Низкие | Интерферон альфа 2 a, b 3-5 млн ЕД п/к х 3 р/нед х 12 мес. | |
По данным многочисленных международных исследований применение химиотерапии в адъювантном режиме после радикального лечения меланомы кожи IIb-III стадии неприносит клинической пользы.Нерекомендуется использоватьхимиотерапию в рутинной практике для адъювантного лечения меланомы кожи.
Не рекомендуется использовать индукторы ИФН, другие интерфероны (бета и гамма) в адъювантном режиме при меланоме кожи. Имеющиеся данные клинических исследований свидетельствуют об отсутствии эффективности интерферона гамма в адъювантном режиме, относительно других препаратов имеющихся научных данных недостаточно для их безопасного применения.
Рекомендации по адъювантному лечению меланомы кожи
| Стадия | TNM | Риск | *1Рекомендуемое адъювантное лечение’ |
| IA | T1a | низкий | Адъювантное лечение не рекомендуется в связи со степенью риска |
| IB | T1b | ||
| IIA | T2a | ||
| T2b | |||
| T3a | |||
| IIB | T3b | Промежуточный | A. ИФН альфа 3-5 млн Ед п/к х 3 р/нед. х 12 мес. B. ИФН альфа 20 млн Ед/м2 в/в в дни 1-5 х 4 нед., далее 10 млнЕд/м2 п/к 3 р/нед.х 11 мес. |
| T4a | |||
| IIC | T4b | Высокий | A. ИФН альфа 20 млн Ед/м2 в/в в дни 1-5 х 4 нед., далее 10 млн Ед/м2 п/к 3 р/нед. х 11 мес. B. ИФН альфа 3-5 млн Ед п/к х 3 р/нед . х 12 мес. |
| IIIA | N1a-N2a при Т1-4а | Промежуточный | A. ИФН альфа 3-5 млн Ед п/к х 3 р/нед . х 12 мес. B. ИФН альфа 20 млн Ед/м2 в/в в дни 1-5 х 4 нед., далее 10 млн Ед/м 2 п/к 3 р/нед. х 11 мес. |
| IIIB | N1a N2a при T1-4b | Высокий | A. ИФН альфа 20 млн Ед/м 2 в/в в дни 1-5 х 4 нед., далее 10 млн Ед/м 2 п/к 3 р/нед. х 11 мес. B. ИФН альфа 3-5 млн п/к Ед х 3 р/нед. х 12 мес. |
| N1b- N2b при Т1-4а | |||
| IIIC | N1b-N2 при T1-4b | ||
| N3 | |||
| IV | M1a-c | Сверхвысокий | Эффективность адъювантного лечения не доказана |
* Порядок расположения режимов (А, В) приведен в соответствии с уровнем клинической значимости для данной группы пациентов. Всегда следует выбирать режим А, при невозможности проведения режима А, допускается его заменить режимом В.
Пациентам всех групп следует предлагать участие в клинических исследованиях при наличии таковых в данном лечебном учреждении
Общие принципы выбора терапии первой линии у больных метастатической или неоперабельной меланомой кожи
Рекомендуется провести тщательное определение распространенности заболевания(«стадирование») заболевания в объеме МРТ головного мозга с в/в контрастом (не более 4 недель после установки диагноза); КТ органов грудной полости или (если не может быть проведено в течение 2 недель после установки диагноза) рентгенография органов грудной клетки; КТ органов брюшной полости и малого таза с в/в контрастом или (если не может быть проведено в течение 2 недель после установки диагноза) УЗИ органов брюшной полости и малого таза; УЗИ периферических лимфоузлов, зон послеоперационных рубцов. При наличии реакций на йод-содержащий контраст допускается замена КТ брюшной полости и малого таза с внутривенным контрастированием на МРТ с внутривенным контрастированием. Всегда следует отдавать предпочтение КТ или МРТ в сравнении с УЗИ или рентгенографией для оценки распространенности заболевания, если только это не повлияет на длительность процесса стадирования. ПЭТ-КТ также можетзаменить собой КТ грудной, брюшной полости и малого таза с в/в контрастированием на этапе первичной оценки распространенности заболевания.
Рекомендуется выполнить развернутый общий и биохимический анализы крови сопределением уровня лактатдегидрогеназы.
При отсутствии мутации в гене BRAF (“дикий тип”) рекомендуется выполнить анализ биоптата опухоли на мутацию в гене CKIT (8, 9, 11, 13, 15, 18 экзоны), если это может повлиять на выбор таргетного агента в лечении метастатического процесса.
При отсутствии возможности выполнить молекулярно-генетическое исследованиеопухоли на наличие мутации в гене BRAF (или CKIT) в течение 4 недель послеустановления диагноза метастатической меланомы (отсутствует материал для анализа, нетсоответствующего оборудования в учреждении и т.д.) при отсутствии других противопоказаний рекомендуется начинать терапию пациенту в соответствии с пунктом настоящих рекомендаций.
Выбор терапии первой линии у больных метастатической или неоперабельной меланомой кожи с мутацией в гене BRAF
У пациентов с мутацией в гене BRAF V600 в первой линии терапии рекомендуетсяиспользовать либо монотерапию анти-PD1, либо комбинацию ингибиторов BRAF и МЕК.При недоступности комбинированного лечения ингибиторами BRAF и МЕК или анти-PD1 возможно проведение монотерапии ингибиторами BRAF.Лечение проводится до прогрессирования заболевания или развития выраженных некупируемых токсических явлений.
У пациентов с большой опухолевой массой и высокой скоростью прогрессирования заболевания следует отдавать предпочтение комбинации ингибиторов BRAF и МЕК
Режимы назначения ингибиторов BRAF и МЕК
| Схема терапии | Препарат | Доза | Дни приема | Длительность |
| Комбинированная | Вемурафениб Кобиметиниб | 960 мг 2 раза в день 60 мг1 раз в сутки | ежедневно | длительно |
| с 1 по 21 день, 7 дней перерыв | длительно | |||
| Комбинированная | Дабрафениб | 150 мг 2 раза в день | ежедневно | длительно |
| Траметиниб | 2 мг 1 раз всутки | ежедневно | длительно | |
| Монотерапия | Вемурафениб | 960 мг 2 раза в день | ежедневно | длительно |
| Монотерапия | Дабрафениб | 150 мг 2 раза в день | ежедневно | длительно |
Режимы применения блокаторов рецепторов PD1
| Схема терапии | Препарат | Доза | Путь введения | Дни введения | Длительность |
| Монотерапия | ниволумаб | 3 мг/кг массы тела (но не более 240 мг) | в/в капельно 60 мин | 1 раз в 14 дней | длительно |
| Монотерапия | пембролизумаб | 2 мг/кг массы тела (но не более 200 мг) | в/в капельно 30 мин | 1 раз в 21 день | длительно |
При наличии признаков прогрессирования заболевания на фоне применения ингибиторов BRAF переключение пациентов на комбинированную терапию нерекомендуется, так как вероятность получить ответ на лечение остается низкой, а медиана времени до прогрессирования не превышает 3 мес.
Режим применения блокатора рецептора CTLA4 при меланоме кожи
| Схема терапии | Препарат | Доза | Путь введения | Дни введения | Длительность цикла, дни, режим |
| Монотерапия | ипилимумаб | 3 мг/кг массы тела | в/в капельно 90 мин | 1 раз в 21 день | максимум 4 введения |
При невозможности проведения терапии (или сроками ожидания начала такой терапии более 1 мес.) ингибиторами BRAF или комбинацией ингибиторов BRAF иМЕК или ингибиторами рецепторов PD1 или CTLA4 в первой или во второй линииу пациентов с метастатической или нерезектабельной меланомой и мутацией в гене BRAF в опухоли при сохранении удовлетворительного общего состояния пациента(ECOG 0-2) и ожидаемой продолжительности жизни более 3 мес. рекомендуется проведение цитотоксической химиотерапии.
Данный вид лечения менее эффективен в отношении увеличения общей продолжительности жизни, времени до прогрессирования, частоты объективныхответов на лечение и, в большинстве случаев, сопровождается более выраженными нежелательными реакциями в сравнении с ингибиторами BRAF или комбинацией ингибиторов BRAF и МЕК или ингибиторами рецепторов PD1 или CTLA4. В этой связи следует избегать применения химиотерапии в первой линии лечения больных метастатической или нерезектабельной меланомой и мутацией в гене BRAF всегда, когда это возможно.
Режимы химиотерапии, имеющие распространение при метастатической меланоме кожи
При проведении химиотерапии оценку эффекта лечения рекомендовано проводить послекаждого 2-3-го цикла (каждые 7-12 недель). Для оценки эффекта терапии рекомендуется использовать оценку общего состояния пациента и методы лучевой диагностики, а также стандартные критерии ответа на цитостатическую терапию (RECIST 1.1 или ВОЗ).
Выбор терапии первой линии у больных метастатической или неоперабельной меланомой кожи с мутацией в гене CKIT
У пациентов с мутацией в гене CKIT в качестве терапией первой линии рекомендованалибо монотерапия анти-PDl, либо ингибитором CKIT иматинибом. Лечение иматинибом проводится до прогрессирования заболевания или развития выраженных некупируемых редукцией дозы токсических явлений.
Режим применения иматиниба при меланоме кожи
| Схема терапии | Препарат | Доза | Путь введения | Дни введения |
| Монотерапия | иматиниб | 400 мг 2 р/сут | внутрь | ежедневно |
Оценку эффекта терапии рекомендовано проводить не реже 1 раза через каждые 8-10 недель терапии, не допуская перерывов в приеме препарата на период оценки эффекта.Для оценки эффекта терапии рекомендуется использовать оценку общего состояния пациента и методы лучевой диагностики, а также стандартные критерии ответа на цитостатическую терапию (RECIST 1.1 или ВОЗ).
Не рекомендуется проводить терапию иматинибом пациентам с неизвестным статусом опухоли в отношении мутации в гене CKIT, так как сведения о клинической пользе от применения иматиниба у больных без активирующей мутации в гене CKIT отсутствуют.
При невозможности проведения терапии (или сроками ожидания начала такой терапии более 1 мес.) иматинибом или ингибиторами рецепторов PD1 или CTLA4 в первой или вовторой линии у пациентов с метастатической или нерезектабельной меланомой с мутацией в гене CKIT в опухоли при сохранении удовлетворительного общего состояния пациента (ECOG 0-2) и ожидаемой продолжительности жизни более 3 мес. возможно проведение цитотоксической химиотерапии.
Данный вид лечения менее эффективен в отношении увеличения общей продолжительности жизни, времени до прогрессирования, частоты объективных ответов на лечение и, в большинстве случаев, сопровождается более выраженными нежелательными реакциями в сравнении с ингибиторами CKIT или ингибиторамирецепторов PD1 или CTLA4. В этой связи следует избегать применения химиотерапии впервой линии лечения больных метастатической или нерезектабельной меланомой и мутацией в гене CKIT всегда, когда это возможно.
Выбор терапии первой линии у больных без мутаций в генах BRAF илиCKIT
Данный вид лечения менее эффективен в отношении увеличения общей продолжительности жизни, времени до прогрессирования, частоты объективныхответов на лечение и, в большинстве случаев, сопровождается более выраженными нежелательными реакциями в сравнении с ингибиторами рецепторов PD1 или CTLA4. В этой связи следует избегать применения химиотерапии в первой линии лечения больных метастатической или нерезектабельной меланомой без мутаций в гене BRAF И CKIT всегда, когда это возможно.
Особенности оценки ответа на лечение модуляторами
Модуляторы иммунологического синапса (ингибиторы рецептора PD1или CTLA4) представляют собой принципиально новый класс лекарственных препаратов, эффект которых развивается в результате воздействия на элементы иммуннойсистемы пациента. Сами лекарственные средства не обладают противоопухолевымэффектом, а элиминация опухолевых клеток достигается за счет активации клетокиммунной системы пациента. Это обуславливает особенности развития клинического ирадиологического ответа на лечение.
Рекомендуется использовать модифицированные критерии ответа на лечение, которые допускают появление новых очагов (при отсутствии клинического ухудшения состояния пациента)
Однако по данным проведённых исследований отмена терапии у пациентов, достигших полного, частичного ответа на лечение не приводит к прогрессированию заболевания.В этой связи, принимая во внимание трудности с доступом к эффективному лечению, может быть рекомендовано прекращение терапии ингибиторами рецептора PD1 также и у пациентов с подтверждённым объективным ответом на лечение (2 последовательных информативных радиологических исследования [КТ или МРТ] с интервалом не менее 8недель) длящимся более 6 мес.
Лечение пациентов с особыми клиническими формами локальной и местно распространенной меланомы кожи
При местнора спространенной форме меланомы кожи с изолированным поражением конечности в отдельных специализированных центрах (ФГБУ «РОНЦ им. Н.Н. Блохина», Москва и ФГБУ «НИИ онкологии им. Н.Н. Петрова», Санкт-Петербург) может быть выполнена изолированная гипертермическая перфузия конечности с мелфаланом. Данная процедура имеет ограниченную эффективность и может быть рекомендована как метод паллиативной органосохраняющей терапии у больных с местно распространенной нерезектабельной формой меланомы кожи, не ответивших на стандартную терапию(ингибиторы BRAF/MEK, модуляторы иммунологического синапса).
При обширных по площади поражениях кожи лица (меланома по типу злокачественноголентиго) для пациентов, не желающих быть подвергнутыми реконструктивно-пластической операции на лице, одной из рекомендованных лечебных опций является использование крема имиквимод в качестве средства для уменьшения площади злокачественного лентиго в послеоперационном периоде в случае продолженного роста опухоли или позитивных краях резекции или в качестве самостоятельного метода лечения.
На сегодняшний день нет единого мнения относительно частоты и интенсивности наблюдения за больными с меланомой кожи.
Всем больным рекомендуется избегать солнечных ожогов, проводить регулярное самообследование кожных покровов и периферических лимфоузлов и своевременно обращаться к врачу при выявлении каких-либо отклонений. Основываясь на рисках возникновения прогрессирования болезни, рекомендуется следующий график обследований.
Наблюдение за больными с очень низким риском прогрессирования заболевания (стадия 0)
Рекомендованы ежегодные физикальные осмотры с тщательной оценкой состояния кожных покровов.
Больные с низким риском прогрессирования (I-IIA стадии)
Рекомендованы физикальные осмотры с тщательной оценкой состояния кожных покровов и периферических лимфатических узлов каждые 6 мес. в течение 5 лет, затем ежегодно. Проведение инструментального обследования только по показаниям.
Задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала химиотерапии или хирургического лечения резектабельных метастатических очагов, рецидивных опухолей, а также выявление метахронных опухолей кожи.