Воспалительные болезни предстательной железы (N41)
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B98).
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Оглавление
АДТ – андроген-депривационная терапия
ВУ – время удвоения
ГКСФ – гранулоцитарный колониестимулирующий фактор
ГЧРПЖ – гормоночувствительный рак предстательной железы
ДГПЖ – доброкачественная гиперплазия предстательной железы
ДИ – доверительный интервал
ДЛТ – дистанционная лучевая терапия
ИГТ – интермиттирующая гормонотерапия
КРРПЖ – кастрационно-рефрактерный рак предстательной железы
КТ – компьютерная томография
ЛГРГ – лютеинизирующий гормон рилизинг-гормон
ЛТ – лучевая терапия
ЛУ – лимфатические узлы
ЛФК – лечебная физкультура
МАБ – максимальная андрогенная блокада
МАГАТЭ – Международное агентство по атомной энергии
МКБ-10 – Международная классификация болезней 10-го пересмотра
мпМРТ – мультипараметрическая магнитно-резонансная томография
МРТ – магнитно-резонансная томография
НСАА – нестероидные антиандрогены
ОЗМ – острая задержка мочеиспускания
оПСА – общий простатспецифический антиген
ПГТ – постоянная гормонотерапия
ПСА – простатоспецифический антиген
ПЭТ/КТ – позитронная эмиссионная томография, совмещенная с компьютерной томографией
РАРП – роботассистированная радикальная простатэктомия
РПЖ – рак предстательной железы
РПЭ – радикальная простатэктомия
свПСА – свободный простатспецифический антиген
СЛУ – сторожевой лимфоузел
СОД – суммарная очаговая доза
ТЛАЭ – тазовая лимфаденэктомия
ТПИ – трансректальное пальцевое исследование
ТРУЗИ – трансректальное ультразвуковое исследование
ТУР – трансуретральная резекция предстательной железы
УД – уровень доказательности
УЗИ – ультразвуковое исследование
ERAS (early rehabilitation after surgery) – ранняя реабилитация после операции
IGRT – Image Guided Radiation Therapy (лучевая терапия, ориентированная на положение простаты в режиме реального времени)
IMRT – Intensive Modulated Radiation Therapy (лучевая терапия с модуляцией интенсивности)
PCPT – Prostate Cancer Prevention Trial (исследование по профилактике рака простаты)
PHI – Prostate Health Index (индекс здоровья простаты)
Термины и определения
Брахитерапия (внутритканевая лучевая терапия) – имплантация радиоактивных зерен в ткань предстательной железы.
Второй этап реабилитации – реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений течения заболевания.
Международный индекс симптомов при заболеваниях простаты (International Prostate Symptom Score (IPSS)) – вопросник для определения выраженности расстройств мочеиспускания.
Метастаз-направленная терапия – лечение по поводу метастазов опухоли (операция, предусматривающая хирургическое удаление метастаза, или лучевая терапия).
Первый этап реабилитации – реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
Пререабилитация (prehabilitation) – реабилитация с момента постановки диагноза до начала лечения (хирургического лечения/химиотерапии/лучевой терапии).
Простатоспецифический антиген (ПСА) – белок-онкомаркер, который указывает на возможное наличие злокачественного новообразования предстательной железы.
Трансуретральная резекция предстательной железы (ТУР) – эндоскопическая операция, подразумевающая удаление ткани предстательной железы посредством инструмента, проведенного через мочеиспускательный канал.
Третий этап реабилитации – реабилитация в ранний и поздний реабилитационный периоды, период остаточных явлений течения заболевания в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии, психотерапии, медицинской психологии, кабинетах логопеда (учителя-дефектолога), оказывающих медицинскую помощь в амбулаторных условиях, дневных стационарах, а также выездными бригадами на дому (в том числе в условиях санаторно-курортных организаций).
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Рак предстательной железы (РПЖ) – это злокачественное новообразование, возникающее из эпителия желез предстательной железы.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология и патогенез данного заболевания остаются малоизученными. Многие исследования направлены на изучение диеты, продуктов питания, гормонального воздействия, а также инфекции в этиологии РПЖ. Распространенность РПЖ зависит от этнических и географических особенностей. Наиболее высокая заболеваемость у афроамериканцев, проживающих в США (на 60 % выше, чем у белых американцев), наименее высокая – у китайцев, проживающих в Китае [1]. Помимо расовых особенностей факторами риска развития РПЖ считают генетическую предрасположенность, возраст мужчины и особенности питания. Вероятность развития опухоли предстательной железы у мужчины, у которого один из ближайших родственников первой степени родства (отец или брат) болел РПЖ, выше в 1,8 раз, чем в популяции. Если болели двое родственников или более (отец и брат или оба брата), риск заболевания РПЖ возрастает в 5,51 и 7,71 раз соответственно [2, 3]. Афроамериканцы имеют повышенный риск выявления РПЖ, а также большую вероятность выявления агрессивного РПЖ [4]. Также риск развития РПЖ повышается у мужчин, употребляющих большое количество жиров животного происхождения [5].
Многие работы посвящены анализу связи РПЖ с алиментарными факторами и лекарственными препаратами, а также с профессиональными и другими факторами внешней среды (курение, хирургические вмешательства, инфекции и т.д.) (табл. 1).
Таблица 1. Влияние алиментарных факторов и лекарственных препаратов на риск развития РПЖ
| Алкоголь | Злоупотребление алкогольными напитками, также как и полный отказ от последних, ассоциирован с повышенным риском выявления и смерти от РПЖ [6] |
| Молочные продукты | Выявлено незначительное влияние потребления большого количества белка молочных продуктов и инсулиноподобного фактора роста первого типа (IGF-1) на риск возникновения РПЖ [7] |
| Жиры | Не выявлено корреляции между потреблением длинноцепочечных омега-3 полиненасыщенных жирных кислот и РПЖ [8]. Возможно, существует связь между потреблением жареной пищи и РПЖ [9] |
| Ликопин (каротиноиды) | Рандомизированные клинические исследования, сравнивающие ликопин и плацебо, не выявили значимого снижения риска выявления РПЖ [10] |
| Мясо | Мета-анализ исследований влияния потребления красного или обработанного мяса не показал связи с РПЖ [11] |
| Витамин Д | Выявлена корреляция: высокие или низкие концентрации витамина D повышают риск развития РПЖ, в том числе и агрессивного РПЖ [12, 13] |
| Селен,витамин Е | Не подтверждено влияние селена и витамина Е на частоту выявления РПЖ [14] |
| Ингибиторы5-альфа-редуктазы | Профилактика или отсроченное развитие РПЖ (около 25 % для РПЖ 6 баллов по Глисону). Повышение риска выявления агрессивного низкодифференцированного РПЖ 15. Ингибиторы 5-альфа-редуктазы не рекомендованы для медикаментозной профилактики РПЖ |
| Тестостерон | Не отмечено повышения риска РПЖ у пациентов с гипогонадизмом, получающих препараты тестостерона [18] |
Таблица 2. Влияние других факторов на риск развития РПЖ
| Облысение | Ассоциировано с повышенным риском смерти от РПЖ [19] |
| Гонорея | Достоверная корреляция с увеличением выявления РПЖ [20] |
| Работа по ночам | Повышенный риск выявления РПЖ [21] |
| Профессиональная лучевая нагрузка (пилоты авиации) | Повышенный риск выявления РПЖ [22] |
| Активные курильщики | Повышение риска смерти от РПЖ [23] |
| Вазэктомия | Не ассоциирована с повышением риска возникновения РПЖ [24] |
| Ацетилсалициловая кислота и НПВС | Разноречивые данные о влиянии приема ацетилсалициловой кислоты и НПВС на риск возникновения РПЖ [25, 26] |
| Ультрафиолетовое излучение | Уменьшает риск возникновения РПЖ [27] |
| Циркумцизия | Уменьшает риск возникновения РПЖ [28] |
| Частота эякуляции (≥21 раз в месяц по сравнению с 4-7 раз в месяц) | Частая эякуляцию способствует снижению риска возникновения РПЖ на 20 % [29] |
Таким образом, вопрос об этиологии РПЖ и возможных методах его профилактики остается спорным. Результаты многочисленных исследований о роли факторов, которые могут оказывать влияние на риск развития РПЖ, являются противоречивыми и чаще вызывают больше сомнений и вопросов, чем дают утвердительные и однозначные ответы. Проведение дальнейших проспективных генетических, молекулярно-биологических, эпидемиологических исследований на тщательно отобранных группах, возможно, позволит более детально определить факторы риска развития РПЖ, а также пути профилактики данного заболевания.
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
РПЖ является одним из наиболее распространенных злокачественных заболеваний у мужчин. В мире ежегодно диагностируют около 1,6 миллиона случаев РПЖ, а 366 тысяч мужчин ежегодно погибают от этой патологии [30]. Именно с этим связан тот факт, что диагностике и лечению данной патологии в последнее время уделяется все больше внимания как за рубежом, так и в Российской Федерации. Наиболее высокие показатели заболеваемости РПЖ отмечены в США, Канаде и в ряде стран Европы, где он выходит на первое место в структуре онкологических заболеваний у мужчин. Так, по данным Национального института рака (National Cancer Institute) США, с 1986 по 1992 гг. показатель заболеваемости РПЖ среди белого населения вырос на 108 % и на 102 % – для чернокожих американцев. В Российской Федерации заболеваемость РПЖ также неуклонно возрастает. В структуре заболеваемости злокачественными новообразованиями мужского населения России РПЖ занимает второе место, что соответствует 14,5 % от всех диагностированных новообразований у мужчин после опухолей трахеи, бронхов, легкого (17,4 %) [31]. Так, в 2017 г. впервые выявлено 40 785 новых случаев РПЖ и стандартизованный показатель составил 40,47 на 100 тыс. населения. Прирост заболеваемости с 2007 по 2017 гг. – 70,61 % при среднем темпе прироста за 2017 г. – 5,09 %. Смертность от РПЖ в России увеличилась в течение истекших 10 лет. В 2017 г. в России от РПЖ умерло 12 565 мужчин. За 10 лет (с 2007 по 2017 гг.) прирост показателя смертности составил 13,85 % при среднегодовом темпе прироста 1,29 %. Несмотря на совершенствование методов диагностики РПЖ и внедрение ПСА-мониторинга, заболеваемость запущенными формами РПЖ в России остается высокой. По данным на 2018 г., метастатический РПЖ IV стадии, при которой уже невозможно проведение радикального лечения данных пациентов, верифицирован у 18,9 % пациентов. Местнораспространенный РПЖ без наличия регионарных и отдаленных метастазов (III стадия РПЖ) диагностирован у 21,5% пациентов, локализованный РПЖ I–II стадии выявлен у 58,5 % пациентов [32].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
По Международной статистической классификации болезней и проблем, связанных со здоровьем (далее – МКБ-10) рак предстательной железы имеет код
С61 – Злокачественное новообразование предстательной железы.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
1.5.1. Международная гистологическая классификация:
8148/2 – Простатическая интраэпителиальная неоплазия III степени злокачественности;
8141/3 – Скиррозная аденокарцинома;
8550/3 – Ацинарная аденокарцинома;
8201/3 – Криброзный рак.
Морфологическая классификация РПЖ
1.5.2. Стадирование
Стадирование РПЖ осуществляется в соответствии с классификацией TNM (tumor-node-metastasis) (UICC (the Union for International Cancer Control) 8-го пересмотра (2017 г.).
Критерий Т отражает распространенность первичной опухоли.
Т – первичная опухоль:
– Т1а – опухоль случайно выявлена при ТУР предстательной железы (объем опухолевой ткани не более 5 % резецированной ткани предстательной железы);
– T1b – опухоль случайно выявлена при ТУР предстательной железы (объем опухолевой ткани более 5 % резецированной ткани предстательной железы);
– Т1с – опухоль выявлена при пункционной биопсии предстательной железы (выполненной в связи с повышением уровня ПСА);
Т2 – опухоль локализуется в предстательной железе 1 :
Т3 – опухоль выходит за пределы капсулы предстательной железы 2 :
Т4 – опухоль прорастает в окружающие органы и ткани, кроме семенных пузырьков (шейку мочевого пузыря, наружный сфинктер, прямую кишку, мышцу, поднимающую задний проход, и/или переднюю брюшную стенку).
Критерий N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах.
N – регионарные лимфатические узлы 3 :
Критерий М характеризует наличие или отсутствие отдаленных метастазов.
М – отдаленные метастазы 4 :
рТ – патоморфологическая оценка первичной опухоли:
– рТ3а – опухоль распространяется за пределы капсулы ПЖ с одной или двух сторон, включая микроскопическое прорастание в шейку мочевого пузыря;
– pT3b – опухоль врастает в строму одного или двух семенных пузырьков;
Представлены комментарии к сноскам в соответствии с числовым обозначением в тексте выше:
1 Опухоль, выявленную в одной или обеих долях при биопсии, но не пальпируемую и не визуализируемую посредством методов лучевой диагностики, классифицируют как Т1с.
2 Инвазия опухоли в верхушку или в капсулу (но не за пределы капсулы) предстательной железы классифицируют как Т2, но не как Т3 (таким образом, врастание опухоли в капсулу железы без инвазии парапростатической клетчатки следует стадировать как Т2).
3 Регионарные лимфатические узлы – лимфатические узлы в полости малого таза, располагающиеся ниже бифуркации общих подвздошных артерий. Сторона поражения не влияет на определение символа N.
4 При выявлении более одной локализации метастазов используют более распространенный символ (например, если у больного РПЖ имеются метастазы в костях и печени, следует указывать символ М1с).
1.5.3. Морфологическая классификация по шкале Глисона
Для оценки степени дифференцировки РПЖ наибольшее распространение получила классификация, предложенная канадским патоморфологом Глисоном (Gleason). По классификации Глисона степень дифференцировки опухоли оценивают по 5-балльной шкале: 1 балл – наиболее высокодифференцированная опухоль, 5 баллов – наиболее низкодифференцированная опухоль. Поскольку РПЖ, как правило, представляет собой опухоль с неоднородной морфологической структурой, принято выделять наиболее распространенную гистологическую градацию (первичный балл) и следующую по частоте встречаемости градацию дифференцировки (вторичный балл). При сложении первичной и вторичной оценки получают сумму Глисона (от 2 до 10 баллов). Классификация Глисона имеет особое прогностическое значение для оценки результатов лечения РПЖ.
В 2014 г. проведена конференция Международного общества уропатологов, посвященная классификации дифференцировки РПЖ [33]. На основании прогностических данных дифференцировки опухоли по шкале Глисона выработана классификация, включающая пять прогностических групп для сопоставления градации с опухолями других локализаций. Выполнено разделение группы опухолей простаты с дифференцировкой 7 баллов по Глисону (3 + 4 и 4 + 3) на две в связи со значимыми различиями в клиническом прогнозе заболевания (табл. 3).
Таблица 3. Гистологическая прогностическая классификация РПЖ международной ассоциации уропатологов (ISUP – international society of uropatologists)
| Сумма баллов по Глисону | Группа ISUP |
| 2-6 | 1 |
| 7 (3 + 4) | 2 |
| 7 (4 + 3) | 3 |
| 8 (4 + 4 или 3 + 5 или 5 + 3) | 4 |
| 9-10 | 5 |
Таким образом, новая классификация ISUP обеспечила более точную стратификацию опухолей простаты. Авторы данной системы стадирования рассчитывают, что изменение числового обозначения прогностических подгрупп (от 1 до 5, а не от 6 до 10, как в стандартной стратификации по Глисону) позволит снизить частоту активного радикального лечения пациентов с клинически незначимым РПЖ. В настоящее время градация опухолей предстательной железы по системе ISUP используется совместно со стандартной градацией по Глисону. Например, ацинарная аденокарцинома предстательной железы 6 (3 + 3) баллов по Глисону, ISUP грейд 1, 7 (3 + 4) баллов – ISUP грейд 2 и так далее. В 2016 году Всемирная организация здравоохранения одобрила применение данной классификации.
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
На начальных стадиях заболевания РПЖ, как правило, не имеет никаких клинических проявлений. Симптоматика при неметастатическом РПЖ чаще всего связана с сопутствующей доброкачественной гиперплазией ткани предстательной железы (ДГПЖ). Наиболее часто пациенты с локализованным РПЖ имеют симптомы инфравезикальной обструкции, связанной с ДГПЖ, такие как учащенное, затрудненное мочеиспускание, ослабление струи мочи, императивные позывы к мочеиспусканию, никтурия. Для местно-распространенного РПЖ может быть характерно возникновение симптомов обструкции мочевых путей, что обусловлено как сопутствующей ДГПЖ, так и большим объемом опухоли. При прорастании опухоли в шейку мочевого пузыря и/или уретру возможно развитие гематурии, а также недержания мочи. Обширное опухолевое поражение шейки мочевого пузыря может привести к сдавлению устьев мочеточников, возникновению болевого синдрома, развитию уретеропиелокаликоэктазии, гидронефроза и почечной недостаточности. Распространение опухолевого процесса на кавернозные сосудисто-нервные пучки приводит к развитию эректильной дисфункции. Симптомами опухолевого прорастания или сдавления стенки прямой кишки являются нарушение акта дефекации, примесь крови в кале, боли в области прямой кишки и промежности. Распространение опухоли на мышцы тазового дна может вызывать чувство дискомфорта в положении сидя, боль в промежности. Массивное опухолевое поражение тазовых ЛУ приводит к лимфостазу, отеку наружных половых органов и нижних конечностей.
При метастатическом РПЖ клинические симптомы (паранеопластический синдром: общее недомогание, слабость, прогрессивное снижение массы тела, лихорадка, анемия, кахексия) связаны как с общей распространенностью опухолевого процесса, так и с локализацией метастазов. Часто это боли в костях, соответствующие локализации метастазов. Интенсивные боли возникают при патологических переломах костей. Развитие неврологических нарушений, обусловленных поражением позвоночника, выраженность неврологической симптоматики зависят от степени сдавления спинного мозга и уровня повреждения.
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния:
4) данные инструментального обследования,
5) данные патолого-анатомического исследования тканей предстательной железы.
Клинический диагноз основан на результатах анализов:
Определение распространенности опухолевого процесса (стадирование)
Для оценки распространенности первичной опухоли (локализованный или экстракапсулярный процесс) применяют трансректальное пальцевое исследование (положительная корреляция со стадией процесса менее, чем в 50 % случаев), методы лучевой диагностики и прогностические факторы.
Основные прогностические факторы, определяющие стадию опухолевого процесса:
На основе комбинации данных прогностических факторов разработаны таблицы и номограммы, с высокой точностью предсказывающие вероятность патоморфо-логической стадии опухоли. Наибольшую популярность получили таблицы Партина (Partin) и номограммы Каттана (Kattan) [34–36].
Кроме основных, используют дополнительные факторы прогноза:
2.1 Жалобы и анамнез
Как правило, на ранних стадиях РПЖ симптоматика отсутствует, так как чаще всего поражаются периферические отделы предстательной железы. При новообразовании предстательной железы появляются симптомы, которые можно разделить на три группы:
2.2 Физикальное обследование
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: ТПИ позволяет выявить РПЖ в периферических отделах при объеме узлов не менее 0,2 мл. Проведение этого обследования для скрининга у бессимптомных мужчин приводит к выявлению РПЖ только в 0,1–4 % случаев [39, 40]. ТПИ влечет клинически значимое повышение уровня ПСА [41].
2.3 Лабораторные диагностические исследования
Мужчинам при подозрении на РПЖ (мужчины с наличием симптомов нарушения мочеиспускания, мужчины старше 50 лет, мужчины старше 45 лет с наличием семейного анамнез) рекомендуется исследование уровня ПСА общего в крови для определения группы прогноза, методов диагностики и выбора тактики лечения [42–47].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
Комментарии: ПСА – калликреинподобная сериновая протеаза, секретируемая эпителиальными клетками предстательной железы. Это не опухолеспецифический, а органоспецифический маркер, поэтому сывороточный уровень ПСА может повышаться не только при РПЖ, но и при ДГПЖ и хроническом простатите. Острая задержка мочеиспускания (ОЗМ), биопсия предстательной железы, оперативные вмешательства (трансуретральная резекция (ТУР), аденомэктомия) также приводят к повышению уровня ПСА в течение нескольких недель, что необходимо учитывать при интерпретации данных.
Средним нормальным уровнем ПСА считают 2,5 нг/мл. Кроме того, следует учитывать возрастные нормы уровня маркера: в возрасте 40–49 лет – 0–2,5 нг/мл, 50–59 лет – 0–3,5 нг/мл, 60–69 лет – 0–4,5 нг/мл, 70–79 лет – 0–6,5 нг/мл [48]. Терапия финастеридом ** у пациентов с ДГПЖ приводит к снижению концентрации ПСА, при этом нормальным следует считать уровень 2 нг/мл [49]. Тем не менее, не существует дискриминационного уровня ПСА крови, полностью исключающего риск выявления РПЖ. Так, по данным литературы, риск выявления РПЖ у мужчин с уровнем ПСА менее или равным 4 нг/мл варьирует в зависимости от значения ПСА [50] (табл. 4).
Таблица 4. Частота выявления РПЖ при биопсии в зависимости от уровня ПСА (результаты исследования PCPT (Prostate Cancer Prevention Trial)
| ПСА, нг/мл | Риск РПЖ | Риск верификации умеренно- или низкодифференцированной опухоли (Глисон ≥7) |
| 0,0–0,5 | 6,6 | 0,8 |
| 0,6–1,0 | 10,1 | 1,0 |
| 1,1–2,0 | 17,0 | 2,0 |
| 2,1–3,0 | 23,9 | 4,6 |
| 3,1–4,0 | 26,9 | 6,7 |
При показателе ПСА 2,5–10,0 нг/мл у большинства пациентов (75 %) диагностируют ДГПЖ, при уровне ПСА выше 10 нг/мл наиболее вероятен РПЖ [42]. В то же время у 13,2 % мужчин в возрасте 50–66 лет с сывороточной концентрацией ПСА 3–4 нг/мл при биопсии диагностируют клинически значимый РПЖ [51].
В 2006 г. на основании результатов крупного исследования, включавшего 9459 мужчин, продемонстрировано, что дискриминационный уровень ПСА 4 нг/мл не является адекватным, и введены его возрастные нормы (табл. 5) [52]. Также показано, что снижение дискриминационного уровня ПСА приводит к «ненужным» биопсиям и увеличению диагностики клинически незначимого рака. Таким образом, у мужчин старше 60 лет общепризнанным дискриминационным уровнем ПСА является 2,5 нг/мл. В таблице 5 приведено среднее нормальное значение, тогда как пороговым значением для принятия решения о выполнении биопсии является 2,5.
Таблица 5. Средние значения ПСА на основании результатов исследования PCPT (Prostate Cancer Prevention Trial)
| Возраст | Среднее значение ПСА, нг/мл |
| 40–49 | 0,7 |
| 50–59 | 0,9 |
| 60-70 | 1,4 |
Рекомендуется использование дополнительных модификаций определения ПСА для повышения специфичности серологической диагностики при подозрении на наличие раннего РПЖ:
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 3).
Комментарии: модификации, повышающие специфичность ПСА-диагностики раннего РПЖ, применяют не только для первичной диагностики, но и для определения показаний к повторной биопсии предстательной железы у мужчин с отсутствием данных о РПЖ при первичной биопсии [59].
Помимо основного теста для ранней диагностики РПЖ исследование уровня ПСА в крови также рекомендовано для стадирования опухолевого процесса и мониторинга пациентов после проведенного местного лечения или в процессе системного лечения 61.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3).
Рекомендовано исследование уровня антигена рака простаты 3 (PCA3) в моче в целях решения вопроса о повторной биопсии после отрицательного результата первоначально проведенного патологоанатомического исследования биопсийного материала после первичной биопсии предстательной железы [66–70].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 1).
Комментарии: PCA3 является некодируемой микро-РНК, которую определяют в моче после пальцевого ректального массажа предстательной железы. Определение PCA3 позволяет повысить точность диагностики РПЖ по сравнению с определением ПСА и его фракций (общий, свободный, соотношение) [66–69]. Уровень РСА3 отражает небольшие, но значимые увеличения частоты положительного результата биопсии. Показатель РСА3 может применяться вместе с ПСА и другими клиническими факторами риска в номограммах или других системах стратификации риска для принятия решения о проведении первичной или повторной биопсии. Уровень РСА3 нарастает с увеличением объема РПЖ. Содержание PCA3 в моче увеличивается пропорционально объему опухолевой ткани, однако не зависит от дифференцировки опухоли [71]. Применение РСА3 в качестве средства мониторирования при активном наблюдении не подтверждено. Экономическая эффективность данной методики требует дополнительной оценки.
Применение индекса здоровья простаты
Рекомендовано определение индекса Prostate Health Index (PHI) пациентам с отрицательным («нормальным») трансректальным пальцевым исследованием (наличие тугоэластичной гомогенной ткани простаты при пальпации при отсутствии болевой реакции и при отсутствии очагов уплотнения и/или иных изменений консистенции) и значением ПСА от 2 до 10 нг/мл при принятии решения о выполнении первичной, а также повторной биопсии предстательной железы [46, 72–75].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
В ходе многоцентрового проспективно-ретроспективного исследования были определены клиническая чувствительность и специфичность PHI с разными пороговыми значениями (табл. 6).
Таблица 6. Клиническая чувствительность и специфичность выявления рака предстательной железы для различных пороговых значений индекса здоровья простаты (PHI) у мужчин с отрицательными результатами пальцевого ректального обследования *
| Клиническая чувствительность, % | Калибровка Hybritech | Калибровка ВОЗ | ||
| Пороговое значение для показателя PHI | Клиническая специфичность, % | Пороговое значение для показателя PHI | Клиническая специфичность, % | |
| 99 | 17,78 | 8,7 | 19,96 | 8,4 |
| 98 | 18,44 | 10,5 | 20,57 | 9,8 |
| 95 | 21,13 | 18,2 | 23,45 | 16,1 |
| 90 | 23,82 | 30,4 | 26,93 | 28,3 |
| 88 | 25,00 | 33,6 | 28,09 | 31,8 |
| 85 | 26,34 | 38,8 | 29,98 | 40,2 |
| 80 | 27,58 | 45,1 | 31,57 | 45,1 |
| 75 | 29,25 | 49,3 | 33,34 | 50,7 |
| 70 | 30,44 | 54,2 | 35,01 | 55,6 |
| 65 | 31,69 | 58,0 | 36,90 | 59,8 |
| 60 | 33,98 | 66,1 | 38,79 | 66,1 |
| 55 | 36,22 | 72,7 | 40,63 | 71,3 |
| 50 | 37,63 | 75,2 | 42,76 | 76,6 |
| 45 | 39,34 | 80,1 | 45,03 | 80,8 |
| 40 | 42,14 | 84,6 | 46,97 | 82,5 |
| 35 | 45,11 | 88,1 | 50,94 | 88,1 |
* При определении оПСА и свПСА использовались калибраторы Hybritech и ВОЗ.
Также показана корреляция индекса PHI с вероятностью наличия РПЖ: чем выше значение PHI, тем выше риск наличия РПЖ (табл. 7).
Таблица 7. Вероятность (оценка риска) наличия рака предстательной железы в зависимости от значения индекса здоровья простаты (PHI) у пациентов с уровнем оПСА от 2 до 10 нг/мл и от 1,6 до 7,8 нг/мл *
| Калибровка Hybritech | Калибровка ВОЗ | ||||
| Диапазон значений PHI | Вероятность рака, % | 95% ДИ | Диапазон значений PHI | Вероятность рака, % | 95 % ДИ |
| 0–21 | 8,4 | 1,9–16,1 | 0–23 | 8,7 | 2,0–17,0 |
| 21–40 | 21,0 | 17,3–24,6 | 23–45 | 20,6 | 17,1–24,1 |
| 40+ | 44,0 | 36,0–52,9 | 45+ | 43,8 | 35,8–52,2 |
Примечание. ДИ – доверительный интервал. * При определении ПСА и свПСА использовали калибровку Hybritech и ВОЗ.
Индекс PHI в сочетании с другими показателями целесообразно использовать также в номограммах и калькуляторах риска наличия РПЖ.
Рекомендовано применение дополнительных лабораторных исследований у пациентов с отрицательным («нормальным») ТПИ и значением ПСА от 2 до 10 нг/мл при принятии решения о выполнении первичной, а также повторной биопсии [76].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: дополнительным лабораторным исследованием является исследование следующих показателей сыворотки крови: исследование уровня простатспецифического антигена свободного в крови, [2]проПСА, а также исследование уровня калликреинового пептида 2. При обследовании 161 пациентов с РПЖ, которым выполнили радикальную простатэктомию (РПЭ), уровень калликреинового пептида 2 достоверно различался у пациентов с локализованным или местнораспространенным РПЖ [77]. Ряд исследований указывает, что исследование уровня калликреинового пептида 2 позволяет избежать большого количества «ненужных» биопсий, при этом не упуская значимого количества низкодифференцированного РПЖ [76].
Рекомендуется всем пациентам с установленным диагнозом РПЖопределение активности щелочной фосфатазы в крови с целью выявления косвенного признака метастатического поражения скелета [78].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 2).
Комментарии: повышение активности щелочной фосфатазы в сыворотке крови, которое выявляют у 70 % пациентов с генерализацией процесса.
2.4 Инструментальные диагностические исследования
Всем пациентам с подозрением на РПЖ (наличие подозрительного образования в предстательной железе при ТПИ или повышенный уровень ПСА) рекомендовано выполнение трансректального ультразвукового исследования (ТРУЗИ) с целью выявления патологических участков в предстательной железе и повышения точности трансректальной биопсии предстательной железы [79–82].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 1).
Комментарии: эхографическая картина РПЖ неоднородна. Классическая ультразвуковая семиотика РПЖ описывает гипоэхогенные очаговые зоны в периферических отделах предстательной железы [79, 83]. С увеличением размеров опухолевых очагов они могут содержать как гипо-, так и гиперэхогенные участки. 37,6 % опухолей предстательной железы, диагностированных при биопсии, представлены изоэхогенными участками при ТРУЗИ [84].
Не рекомендовано рутинное применение дополнительных к ТРУЗИ методик: соноэластографии, УЗИ с контрастным усилением, гистосканирования предстательной железы в рутинной практике в связи с недостаточностью доказательной базы [85–88].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 2).
Комментарии: в настоящее время изучается целесообразность применения вышеуказанных новейших методов ультразвуковой диагностики.
Пациентам ссуммой баллов по шкале Глисона ≥7 рекомендовано выполнение мультипараметрической магнитно-резонансной томографии (мМРТ) с использованием системы оценки Pi-RADS с целью диагностики РПЖ, в частности выявления опухоли передних отделов простаты, недоступных при выполнении стандартной биопсии [47, 88–91].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 1).
2.4.1. Методы лучевой диагностики экстракапсулярной инвазии опухоли предстательной железы
Не рекомендовано всем пациентам с установленным диагнозом РПЖ выполнение ТРУЗИ для определения распространенности первичной опухоли [92].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: точность дифференциальной диагностики стадии Т2 и Т3, по данным только трансректального УЗИ, довольно низкая. ТРУЗИ не обладает большей точностью в определении экстракапсулярной инвазии опухоли по сравнению с ПРИ [92]. 3D-ТРУЗИ, цветовое допплеровское картирование УЗИ не позволяют повысить точность диагностики и не рекомендованы для локального стадирования РПЖ [80, 93, 94].
Рекомендовано всем пациентам с установленным диагнозом РПЖ выполнение МРТ предстательной железы в целях оценки распространенности первичной опухоли [95–97].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 1).
Комментарии: МРТ – более чувствительный метод диагностики экстрапростатической инвазии опухоли, а применение динамической магнитно-резонансной простатовезикулографии с контрастным усилением и эндоректальной магнитной катушкой повышает точность стадирования еще на 16 %. Чувствительность и специфичность МРТ для выявления экстракапсулярной инвазии опухоли и вовлечения семенных пузырьков составили соответственно 0,57 (95 % ДИ: 0,49–0,64) и 0,91 (95 % ДИ: 0,88–0,93), и 0,58 (95 % ДИ: 0,47–0,68) и 0,96 (95 % ДИ: 0,95–0,97) – МРТ обладает высокой специфичностью, но плохой и гетерогенной чувствительностью. Мультипараметрическая МРТ обладает низкой диагностической эффективностью для определения микроскопической экстракапсулярной инвазии опухоли, однако при увеличении протяженности участка инвазии опухоли в парапростатическую клетчатку частота определения последней возрастает. Так, частота диагностики экстракапсулярной инвазии РПЖ протяженностью менее 1 мм не превышает 14 %. В то же время, при наличии экстракапсулярного распространения опухоли на протяжении более 3 мм, данный показатель увеличивается до 100 %.
Не рекомендовано выполнение компьютерной томографии (КТ) предстательной железы для стадирования процесса [98].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: КТ предстательной железы менее информативна, чем МРТ, для дифференциальной диагностики локализованного и экстрапростатического процесса, но КТ чаще назначают для планирования дистанционной лучевой терапии (ДЛТ).
Всем пациентам с установленным диагнозом РПЖ промежуточного или высокого риска прогрессирования (согласно классификации) для определения состояния внутритазовых лимфатических узлов рекомендовано выполнение КТ или МРТ органов малого таза [99, 100].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Состояние лимфатических узлов (ЛУ) (стадия N) с применением МРТ малого таза, УЗИ/КТ брюшной полости и забрюшинного пространства рекомендовано оценивать при планировании радикального лечения. У пациентов со стадией T2 или меньше, уровнем ПСА 7, ПСА >20 нг/мл, местнораспространенными опухолями) [98].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
В сомнительных случаях по результатам остеосцинтиграфии рекомендовано проводить ПЭТ-КТ с 11С-холином, 18F-фторидом или МРТ всего тела, которые также позволяют диагностировать висцеральные метастазы [107].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2).
2.5 Иные диагностические исследования
При сохранении вероятности РПЖ по результатам одного из трех методов базисной диагностики (трансректальное пальцевое исследование, определение концентрации ПСА в сыворотке крови и ТРУЗИ) рекомендовано выполнение биопсии (мультифокальной) предстательной железы трансректальной пункционной под контролем ультразвукового исследования для верификации диагноза РПЖ [70, 81, 108, 109].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: стандартная методика выполнения биопсии предстательной железы – биопсия (мультифокальная) предстательной железы трансректальная пункционная под контролем ультразвукового исследования [110, 111].
Для выполнения ТРУЗИ чаще всего применяют ректальный датчик с частотой 5,0–8,5 МГц. Стандартная биопсийная игла имеет диметр 18 G и позволяет забирать столбик ткани длиной 15–20 мм. Стандартная техника биопсии подразумевает забор материала билатерально от апекса к основанию железы. Выполнение секстантной биопсии не является более приемлемой. При объеме предстательной железы 30–40 мл возможно выполнение забора материала из 8 и более участков. Во всех остальных случаях необходимо выполнять 12-точечную биопсию. Биопсия транзиторной зоны предстательной железы обладает низкой чувствительностью для верификации опухоли и может быть рекомендована при выполнении повторной биопсии
Подготовка пациента к биопсии, рекомендации по проведению
Пациентам с подозрением на РПЖ перед выполнением биопсии предстательной железы для снижения риска инфекционных осложнений рекомендована очистительная клизма и обработка прямой кишки раствором повидон-йода [112–114].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3).
Рекомендовано всем пациентам перед выполнением биопсии предстательной железы проведениеантибактериальной профилактики с применением фторхинолонов (ципрофлоксацин) или цефалоспоринов третьего или четвертого поколения, разрешенных в соотвествии с инструкциями к применению в целях профилактики инфекций при хирургических вмешательствах [81, 114–119].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Рекомендовано пациентам с подозрением на РПЖ перед выполнением биопсии предстательной железы применение местных анестетиков (введение лидокаина в прямую кишку или перипростатическая блокада лидокаином) с целью купирования болевого синдрома во время манипуляции [115, 121, 122].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 2).
Выполнение повторной биопсии рекомендовано при отрицательных результатах первичной биопсии и сохраняющихся показаниях к проведению исследования [123].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: повторная биопсия выявляет РПЖ у 20 % мужчин при отсутствии опухоли в первичном гистологическом исследовании.
Показания к повторной биопсии:
Наличие простатической интерстициальной неоплазии высокой степени в одном или двух биоптатах не является более показанием к повторной биопсии.
Рекомендовано мужчинам с подозрением на наличие РПЖ при «отрицательной» первичной биопсии с наличием определенных факторов выполнение повторной сатурационной или фьюжн-биопсии с использованием мультипараметрической МРТ, поскольку применение данных методов биопсии позволяет существенно увеличить частоту выявления клинически значимого РПЖ, позволяет увеличить шансы выявления опухоли в ткани предстательной железы. Отсутствие опухолевой ткани в биоптатах после первичной биопсии не гарантирует отсутствие клинически значимого РПЖ и может быть связано либо с неправильной техникой выполнения биопсии, либо с трудной доступностью опухолевых очагов в предстательной железе для стандартной биопсии) [38, 131–134].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: частота РПЖ, выявленного при повторной сатурационной биопсии (>20 столбиков), варьирует от 30 до 43 % и зависит от количества полученных при биопсии столбиков ткани предстательной железы. В особых случаях сатурационную биопсию можно выполнять трансперинеально. Это позволяет диагностировать РПЖ дополнительно в 38 % случаев. Следует отметить, что у 10 % пациентов после этого исследования развивается ОЗМ.
Не рекомендовано выполнение рутинной биопсии семенных пузырьков за исключением пациентов с подозрением на наличие инвазии опухоли в семенные пузырьки [135].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: показания к выполнению биопсии семенных пузырьков в настоящее время четко не определены. Решение о выполнении биопсии семенных пузырьков следует принимать индивидуально, принимая во внимание, что вероятность инвазии опухоли в семенные пузырьки при значении ПСА более 15 нг/мл составляет 20–25 % Биопсия семенных пузырьков является полезной лишь при наличии влияния на выбор тактики лечения (выбор между лучевой терапией и радикальным хирургическим лечением).
Не рекомендуется применение ТУР предстательной железы для первичной диагностики РПЖ [136].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
В случаях, когда планируется местное лечение РПЖ, для выявления метастазов в регионарные лимфатические узлы рекомендуется выполнение двусторонней тазовой лимфаденэктомии (ТЛАЭ) из надлобкового (открытого) или лапароскопического доступов с целью стратификации пациентов, которым может быть рекомендована адъювантная терапия [101, 137–139].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
Не рекомендовано выполнять тазовую лимфаденэктомию у пациентов с уровнем ПСА ** ) [141].
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Назначение и применение лекарственных препаратов, указанных в клинической рекомендации, направлено на обеспечение пациента клинически эффективной и безопасной медицинской помощью, в связи с чем их назначение и применение в конкретной клинической ситуации определяется в соответствии с инструкциями по применению конкретных лекарственных препаратов с реализацией представленных в инструкции мер предосторожности при их применении, также возможна коррекция доз с учетом состояния пациента.
3.1. Тщательное наблюдение (отсроченное лечение)
Показания к проведению тщательного наблюдения:
При анализе результатов тактики отсроченного лечения отмечено, что 10-летняя опухолеспецифическая выживаемость пациентов с высоко и умеренно дифференцированными опухолями составляет 87 %, а пациентов с низкодифференцированными опухолями – 34 % [143]. Другие исследования продемонстрировали, что у пациентов с РПЖ со стадией Т1–2 и дифференцировкой опухоли ISUP ≤2 показатели опухолевоспецифической выживаемости составили 82–87 % и 80–95 % соответственно [144]. Риск смерти от РПЖ при проведении тщательного наблюдения в различных возрастных группах при дифференцировке опухоли 2–4 балла по шкале Глисона составляет 4–7 %, 5 баллов – 6–11 %, 6 баллов – 18–30 %, 7 баллов – 42–70 %, 8–10 баллов – 67–80 % (уровень убедительности рекомендаций – С, уровень достоверности доказательств – 3) [145]. Исследование PIVOT не продемонстрировало преимуществ активного хирургического лечения пациентов с РПЖ низкого риска по сравнению с тщательным наблюдением при медиане наблюдения 12,7 лет [146].
Пациентам с выраженной сопутствующей патологией и ожидаемой продолжительностью жизни менее 10 лет рекомендована тактика тщательного наблюдения (отсроченного лечения) [134, 145].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 1).
Комментарии: тактика тщательного наблюдения (отсроченного лечения) предполагает отказ от немедленного лечения пациента при выявлении РПЖ с динамическим наблюдением и проведением терапии при признаках прогрессирования болезни. Такой тактический вариант позволяет избежать осложнений и побочных реакций радикальных методов лечения
При появлении признаков прогрессирования процесса и мотивированности или по желанию пациента, находящегося на тщательном наблюдении, к активному лечению рекомендовано гормональное лечение [147, 148].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: пациента следует информировать, что немедленное начало гормонотерапии РПЖ приводит к более продолжительной опухолеспецифической выживаемости, чем при отсроченном начале лечения.
При предположительно локализованном РПЖ (N0, M0)
Молодым пациентам c умеренно дифференцированные опухолью (стадии Т1а, Т1b, T1c), находящимся на тщательном наблюдении, с ожидаемой продолжительностью жизни >10 лет рекомендуется периодическое проведение повторного анализа уровня ПСА, ТРУЗИ и биопсии с целью выявления признаков прогрессии заболевания [98, 149].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарии: периодичность выполнения повторных исследований в настоящее время не определена, однако не должна быть менее 3 месяцев и более 12 месяцев.
Для пациентов с высоко и умеренно дифференцированной опухолью стадии T1b–T2b без клинических проявлений, с ожидаемой продолжительностью жизни
| Автор | Числопациентов | Среднийвозраст | Критерии включения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Dall’Era | 321 | 64 | Глисон Таблица 9. Клинические исследования по активному наблюдению пациентов с локализованным РПЖ (основные результаты)
Примечание. РПЭ – радикальная позадилонная простатэктомия; ПСА DT – время удвоения значения ПСА. Критерии для начала лечения после активного наблюдения определены менее четко, однако для большинства групп рекомендовано использовать следующие: В таблице 10 продемонстрированы основные критерии активного наблюдения и отсроченного лечения. Таблица 10. Определение активного наблюдения и отсроченного лечения [154]
Варианты операционного доступа при выполнении радикальной простатэктомии: В рандомизированном исследовании III фазы было показано, что роботассистированная РПЭ позволяет снизить время госпитализации и интраоперационную кровопотерю, а также обеспечивает более раннее восстановление континенции [158]. Тем не менее, в обновленных данных после анализа результатов наблюдения в течение 24 месяцев за пациентами с РПЖ после хирургического лечения не выявлено каких-либо существенных различий в функциональных результатах в зависимости от хирургического доступа (позадилонный, лапароскопический или роботассистированный) [159]. Статистически значимое влияние на функциональные и онкологические результаты хирургического лечения пациентов с РПЖ оказывал опыт хирурга, выполняющего операцию [160–162]. Также у хирургов, обладающих большим опытом выполнения операций, снижается показатель частоты выявления положительного края резекции [163, 164]. Таким образом, ни один из хирургических подходов не может быть рекомендован в качестве лучшего. 3.3.2. Тазовая лимфаденэктомияРекомендуется выполнять расширенную ТЛАЭ при проведении РПЭ при риске метастатического поражения лимфоузлов >5 % [138]. Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3). Комментарий: ТЛАЭ является наиболее точным методом оценки состояния тазовых лимфоузлов у пациентов с РПЖ. По объему выполняемой лимфодиссекции выделяют 3 основных вида ТЛАЭ: ограниченная, стандартная и расширенная. При выполнении стандартной ТЛАЭ удаляют жировую клетчатку с ЛУ между наружной и внутренней подвздошной артериями от уровня бифуркации общей подвздошной артерии до артерии, огибающей лонную кость (куперовой связки). Латеральной границей лимфодиссекции при этом является медиальный край наружной подвздошной артерии, медиальной – обтураторный нерв, задней – запирательная мышца. Во время стандартной лимфаденэктомии удаляют обтураторные и наружные подвздошные ЛУ. При ограниченной ТЛАЭ удаляют только ЛУ запирательной группы. Расширенная ТЛАЭ подразумевает дополнительное удаление клетчатки с лимфатическими узлами по ходу внутренних и общих подвздошных сосудов. По данным литературы, удаление данных групп лимфоузлов позволяет корректно простадировать РПЖ в 94 % случаев [139]. По данным некоторых авторов, выполнение ТЛАЭ во время РПЭ никак не влияет на онкологические результаты, в том числе выживаемость после операции [138]. Тем не менее, необходимо подчеркнуть важность выполнения расширенной ТЛАЭ для точного стадирования заболевания, так как ни один из диагностических методов на сегодняшний день не обладают достаточной чувствительностью и специфичностью для оценки состояния регионарных лимфоузлов [138]. Для определения риска наличия лимфогенных метастазов разработан ряд номограмм, основанных на предоперационных факторах прогноза. Наиболее известными являются номограммы Briganti [165, 166], номограмма Memorial Sloan Kettering Cancer Center (MSKCC) [167], формула Roach [168]. В случае выявления риска наличия лимфогенных метастазов, превышающего 5 %, обязательным является выполнение расширенной тазовой лимфаденэктомии [169, 170]. 3.3.3. Тазовая лимфаденэктомия с определением сторожевых лимфоузловВ последнее время в клиническую практику внедрена методика оценки сторожевых ЛУ (СЛУ) у пациентов с РПЖ. ТЛАЭ с определением СЛУ у пациентов с РПЖ является относительно новым методом уточняющей диагностики лимфогенных метастазов. В основе метода лежит применение радиоизотопной лимфосцинтиграфии, при которой используют лимфотропный радиофармпрепарат (РФП), способный к избирательному накоплению в ткани ЛУ. Для выполнения данного исследования необходимо специальное материально-техническое обеспечение: оборудование радиоизотопной лаборатории, гамма-камера, детектор гамма-излучений, непосредственно РФП. Следует отметить, что основной целью ТЛАЭ с определением СЛУ является обнаружение и удаление всех СЛУ, в том числе расположенных и вне границ стандартной ТЛАЭ, чувствительность достигает 95,2 %, по данным мировой литературы [171]. Таким образом, обнаружение СЛУ у пациентов с РПЖ является важным диагностическим этапом при выполнении ТЛАЭ и способствует существенному улучшению ее диагностических результатов. Тем не менее, данная методика не относится к стандартным, существуют разногласия, касающиеся технических моментов процедуры (дозировка РФП, индекс накопления РФП для выполнения биопсии СЛУ и т.п.). Для включения методики в стандарты лечения, необходимо проведение рандомизированных проспективных исследований [172]. 3.3.4. Нервосберегающая радикальная простатэктомияРекомендуется выполнять нервосберегающую РПЭ у пациентов с локализованным РПЖ с низким риском экстракапсулярной инвазии опухоли и сохранной эректильной функцией [173, 174]. Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4). Комментарии: нервосберегающая РПЭ может быть рекомендована большинству мужчин с локализованным РПЖ низкого риска прогрессирования. Относительным противопоказанием к применению данной техники операции является высокий риск экстракапсулярной инвазии (стадия сТ2с, дифференцировка опухоли по данным биопсии ISUP >3). Применение валидированных номограмм для расчета риска экстракапсулярной инвазии опухоли позволяет принять решение о применении нервосберегающей техники РПЭ или об отказе от выполнения последней [175, 176]. Кроме номограмм для принятия решения о нервосберегающей операции рекомендовано выполнять мпМРТ с оценкой состояния сосудисто-нервных пучков [177]. 3.3.5. Радикальная простатэктомия у пациентов с РПЖ с лимфогенными метастазамиРекомендуется выполнять РПЭ пациентам с клинически определяемыми метастазами в лимфоузлах (сN1) только в рамках клинических исследований [178]. Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3). Комментарии: данные ряда проспективных исследований, сравнивающих показатели выживаемости пациентов с РПЖ с наличием лимфогенных метастазов (рN1), демонстрируют преимущество РПЭ в лечении данной категории пациентов в виде увеличения показателей выживаемости [178]. 3.3.6. Неоадъювантная антиандрогенная терапияНе рекомендуется рутинное проведение неоадъювантного гормонального лечения перед РПЭ, так как оно не влияет на результаты лечения и исходы у пациентов с РПЭ [179, 180]. Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 1). У пациентов с РПЖ стадии Т1–Т2 не рекомендуется проводить короткие (3 месяца) или длительные (9 месяца) курсы неоадъювантной терапии аналогами гонадотропин-рилизинг гормона [179]. Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 1). Комментарии: по данным нескольких исследований, применение неоадъювантной гормонотерапии позволило уменьшить число выявления местнораспространенных опухолей, снизить частоту выявления положительного хирургического края, а также снизить вероятность выявления метастазов в тазовых лимфоузлах, тем не менее, назначение неоадъювантной гормонотерапии никак не повлияло на показатели выживаемости (безрецидивная, опухолевоспецифическая) [179]. По этой причине проведение неоадъювантной гормональной терапии перед хирургическим лечением не рекомендуется в рутинной клинической практике. 3.3.7. Осложнения хирургического лечения пациентов с РПЖИнтра- и послеоперационные осложнения РПЭ в зависимости от типа доступа указаны в таблице 12 [181]. Таблица 12. Интра- и послеоперационные осложнения РПЭ и РАЛП
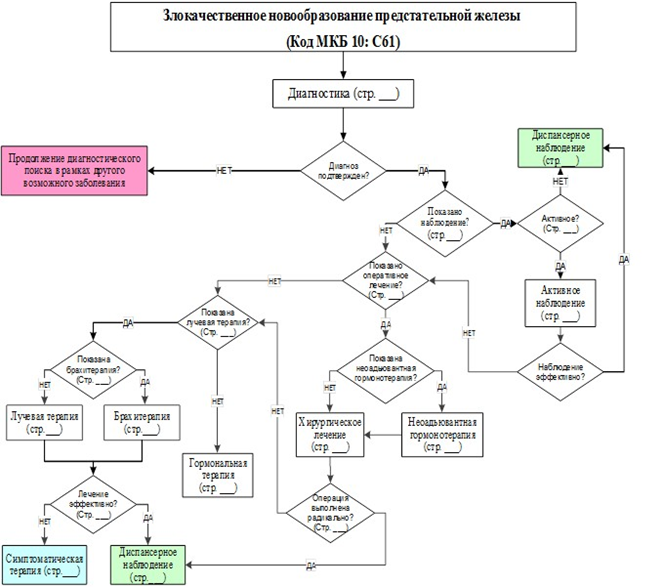
3.5.2. Гормональная терапия первой линииПервичная АДТ является стандартом помощи на протяжении более 50 лет [230]. Отсутствуют доказательства 1 уровня, подтверждающие преимущество конкретного вида ГТ: орхиэктомии, применения агонистов ЛГРГ или антагонистов ЛГРГ. Исключение составляют пациенты с угрожающей компрессией спинного мозга, для которых предпочтительными вариантами являются двусторонняя орхиэктомия или применение антагонистов ЛГРГ. В исследование GETUG 15 включены пациенты с метастатическим РПЖ, выявленным первично или при прогрессии заболевания после проведенного радикального лечения [261]. Пациентов стратифицировали на основании предшествующего лечения и групп риска [225]. В исследовании CHAARTED применялись те же критерии включения и пациенты были стратифицированы с учетом объема метастатического поражения; большой объем определялся по наличию висцеральных метастазов или четырех и более костных метастазов по крайней мере с одним очагом вне позвоночника или костей таза [228]. STAMPEDE ‒ это многоступенчатое исследование с несколькими группами, в котором референтная группа (кастрационная гормональная монотерапия) включала 1184 пациентов. Одной из экспериментальных групп явилась подгруппа с применением доцетаксела** в комбинации с АДТ (n = 593), другой ‒ подгруппа доцетаксела** в комбинации с золендроновой кислотой** (n = 593). В исследование включены пациенты либо с M1, либо с N1, либо при наличии двух из следующих трех критериев: T3/4, ПСА >40 нг/мл, либо группа ISUP 4–5. Также включены пациенты с рецидивами после местного лечения, если они соответствовали одному из следующих критериев: PSA >4 нг/мл с ВУПСА 20 нг/мл, N1 или M1. Относительно объема метастатического поражения (большой/малый объем) стратификация не применялась [260]. Гематологическая токсичность являлась одним из наиболее частых проявлений побочных явлений терапии доцетакселом во всех данных исследованиях. Нейтропения 3–4 степени наблюдалась у 12–15 % пациентов, фебрильная нейтропения 3–4 степени у 6–12 %. Применение гранулоцитарного колониестимулирующего фактора (ГКСФ) статистически значимо снижало риск развития фебрильной нейтропении. Первичное и вторичное профилактическое лечение с применением ГКСФ должно осуществляться в соответствии с имеющимися руководствами [259, 262]. На основании этих данных доцетаксел** в комбинации с кастрационной АДТ следует рассматривать в качестве стандарта терапии у пациентов с впервые выявленным метастатическим РПЖ, при условии, что они соответствуют критериям приема препарата [259]. Доцетаксел** применяют в стандартной дозе 75 мг/м 2 в комбинации со стероидами в качестве премедикации. Проведение постоянной терапии кортикостероидами не является обязательным. Всего рекомендуется провести 6 курсов химиотерапии доцетакселом** в дозе 75 мг/м 2 в комбинации с АДТ. Таким образом, стандартом лечения пациентов с впервые выявленным метастатическим или рецидивным гормон-чувствительным РПЖ является комбинированная терапия с применением кастрации и назначением абиратерона ацетата** в сочетании с преднизолоном или доцетакселом**. Преимущество в выживаемости для обоих препаратов оказалось сходным [263]. Также не отмечено никакого значимого преимущества ОВ для каждого из препаратов, указанных в недавно опубликованном метаанализе [264]. Оба метода имеют различающиеся и препарат-специфичные побочные эффекты, что требует проведения тщательного мониторинга побочных эффектов во время лечения. Таким образом, выбор терапии будет зависеть от предпочтений пациента, характерных побочных эффектов, доступности препаратов и их стоимости. Пациентам, у которых РПЖ манифестирует в стадии М1 и у которых нет противопоказаний к терапии доцетакселом**, рекомендуется кастрация в комбинации с химиотерапией (доцетаксел**) – 6 курсов терапии в дозе 75 мг/м 2 в комбинации с АДТ. Затем – проведение только АДТ [263–265]. Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 1). Комбинация с апалутамидом** Уровень убедительности рекомендаций –A (уровень достоверности доказательств – 1). Пациентам с РПЖ со стадией М1, которые могут перенести данную схему лечения, предлагают АДТ в комбинации с одним из перечисленных препаратов: в алфавитном порядке: #абиратерон ** в сочетании с преднизоном, апалутамидом или энзалутамидом** [266–268]. Уровень убедительности рекомендаций –A (уровень достоверности доказательств – 1). Пациентам с РПЖ со стадией М1, у которых имеется малый объем метастатического поражения, определенный по критериям CHAARTED, рекомендуется предложить АДТ в сочетании с лучевой терапией предстательной железы [273]. Уровень убедительности рекомендаций –B (уровень достоверности доказательств – 2). Не рекомедовано применение АДТ в комбинации с каким-либо местным лечением (лучевая терапия/хирургическое вмешательство) вне клинических исследований (за исключением контроля симптомов) пациентам со стадией М1 и большим объемом метастатического поражения [273, 274]. Уровень убедительности рекомендаций –C (уровень достоверности доказательств – 4). Пациентам, не желающим рассматривать АДТ в сочетании с терапией доцетакселом**, абиратерона ацетатом**# в комбинации с преднизолоном, апалутамидом**, энзалутамидом** или с лучевой терапией на зону предстательной железы или не подходящих для вышеуказанного лечения, следует предложить только АДТ в сочетании с терапией антиандрогеном или без него [98, 81, 257]. Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5). У пациентов со стадией M1 при хорошем ответе на лечение необходимо проводить наблюдение каждые 3–6 месяцев. Оно должно включать как минимум сбор анамнеза заболевания, ПРИ, определение уровня ПСА, часто с дополнительным определением уровня гемоглобина, креатинина и щелочной фосфатазы. Также необходимо определять уровень тестостерона, особенно в течение первого года [98, 81, 257]. Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5). Интермиттирующее лечение следует предлагать только хорошо мотивированным пациентам со стадией М1 с выраженным ответом уровня ПСА после периода индукции [245, 246]. Уровень убедительности рекомендаций –A (уровень достоверности доказательств – 1). 3.5.7. Лечение кастрационно-резистентного РПЖ (КРРПЖ)Определение кастрационно-резистентного РПЖ Неметастатический кастрационно-резистентный РПЖ Частое определение уровня ПСА у пациентов с РПЖ при проведении лечения с применением АДТ привело к более раннему выявлению биохимического прогрессирования. Приблизительно у одной трети из этих пациентов в течение двух лет возникнут костные метастазы, диагностируемые при сканировании костей [276]. У пациентов с развитием КРРПЖ и не определяемыми с использованием сканирования костей и КТ отдаленными метастазами исходный уровень значения ПСА, скорость нарастания ПСА и время удвоения (ВУ) ПСА были связаны с показателями выживаемости до развития первого костного метастаза и ОВ [276, 277]. Эти факторы могут быть использованы при принятии решения о том, какие пациенты должны получать терапию для предотвращения развития метастатического заболевания. В двух крупных рандомизированных исследованиях фазы III: PROSPER [278] и SPARTAN [279] – оценивалась безметастатическая выживаемость (ВБМ – выживаемость до появления отдаленных метастазов) как первичная конечная точка у пациентов с неметастатическим кастрационно-резистентным РПЖ (КРРПЖ, M0), которые получали лечение энзалутамидом** (PROSPER) по сравнению с плацебо или апалутамидом** (SPARTAN) по сравнению с плацебо соответственно. Статус M0 устанавливали с помощью КТ и сканирования костей. В исследования были включены только пациенты с высоким риском развития метастазов с непродолжительным ВУ ПСА (≤10 месяцев). В обоих исследованиях продемонстрировано значимое улучшение показателей ВБМ (PROSPER: медиана ВБМ составила 36,6 месяца в группе энзалутамида** по сравнению с 14,7 месяца в группе плацебо [ОР для метастазов или смерти 0,29; 95 % ДИ: 0,24–0,35, p 10 месяцев рекомендуется продолжение АДТ и динамическое наблюдение или смена гормонотерапии [276, 277, 280]. Метастатический кастрационно-резистентный РПЖ Стандартная андрогендепривационная терапия у пациентов с кастрационно-резистентным РПЖ Терапия первой линии метастатического кастрационно-резистентного РПЖ Абиратерона ацетат** Абиратерон** является одним из препаратов, рекомендованных для терапии пациентов с метастатическим КРРПЖ в первой линии (до применения доцетаксела**) [283]. Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2). Комментарии: оценка эффективности терапии с применением абиратерона ацетата** проводилась в исследовании COU-AA-302 III фазы с участием 1088 пациентов с метастатическим КРРПЖ с бессимптомным течением или легкой симптоматикой заболевания, ранее не получавших химиотерапию. Пациентов рандомизировали в группы абиратерона ацетата** и плацебо, обе ‒ в комбинации с преднизоном [283]. Пациенты с висцеральными метастазами были исключены. Основными факторами стратификации были статус по шкале ECOG 0 или 1. Общая выживаемость и рентгенологическая ВБП (рВБП) являлись основной первичной конечной точкой. При медиане последующего наблюдения 22,2 месяца, наблюдалось значительное улучшение рВБП (медиана 16,5 по сравнению с 8,2 месяца, ОР: 0,52, p 75 лет) [285]. Энзалутамид** Энзалутамид** является одним из препаратов, рекомендованных для терапии пациентов метастатическим КРРПЖ в первой линии (до применения доцетаксела**) [286, 287]. Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2). Комментарии: рандомизированное исследование III фазы (PREVAIL) [288] включило сходные популяции пациентов с проведением сравнения энзалутамида** и плацебо. Пациенты с висцеральными метастазами включались в исследование, однако их количество было небольшим. Прием кортикостероидов был разрешен, но не являлся обязательным. Исследование PREVAIL было проведено с участием 1717 пациентов с мКРРПЖ, ранее не получавших химиотерапию, и продемонстрировало значимое улучшение рВБП (ОР: 0,186; ДИ: 0,15–0,23, p 50 % наблюдалось у 78 % пациентов. Наиболее распространенными клинически значимыми нежелательными явлениями были утомляемость и артериальная гипертензия. Энзалутамид** был одинаково эффективен и имел хорошую переносимость у пациентов в возрасте >75 лет [289], а также у пациентов с висцеральными метастазами или без них [290]. Энзалутамид** также сравнивали с бикалутамидом в дозе 50 мг 1 раз в сутки в рандомизированном двойном слепом исследовании II фазы (TERRAIN) [286], показано значимое улучшение ВБП (15,7 месяца по сравнению с 5,8 месяца, ОР: 0,44, p 2 в виде внутривенной инфузии 1 раз в три недели в комбинации с преднизоном 5 мг 2 раза в сутки (2 р/сут), до 10 курсов. Преднизон может быть исключен при наличии противопоказаний либо отсутствии выраженных симптомов. Следующие независимые прогностические факторы: висцеральные метастазы, боль, анемия (Hb 2 в виде внутривенной инфузии 1 раз в 2 недели с учетом меньшей токсичности данного режима [292]. Терапия второй линии при мКРРПЖ У всех пациентов, получающих терапию по поводу мКРРПЖ, в итоге наблюдается прогрессирование заболевания по причине развития резистентности применяемому лечению. При переходе на новую линию терапии рекомендуется использовать лекарственные препараты с иным механизмом действия и отсутствием перекрестной резистентности. Кабазитаксел** Кабазитаксел** является одним из препаратов, рекомендованных для терапии пациентов с метастатическим КРРПЖ во второй линии при прогрессировании заболевания после терапии доцетакселом, особенно в подгруппе пациентов с наличием висцеральных метастазов, коротким периодом эффективной терапии доцетакселом** и выраженным болевым синдромом [297–301]. Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2). Радий-223** Радия хлорид [223 Ra]** является одним из препаратов, рекомендованных для терапии пациентов с метастатическим КРРПЖ во второй линии при прогрессировании заболевания после терапии первой линии, включая подгруппу пациентов с наличием или отсутствием болевого синдрома (вне зависимости от выраженности болевого синдрома), костными поражениями и без висцеральных метастазов [302–305]. Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2). Комментарии: единственным специфическим для костной ткани препаратом, для которого показано преимущество в выживаемости, является α-излучающий радиофармпрепарат радия хлорид [223 Ra]**. В крупном исследовании III фазы (ALSYMPCA), включившем 921 пациента с симптоматическим мКРРПЖ, которых рандомизировали в группу получающих терапию радия хлоридом [223 Ra]** или плацебо в комбинации со стандартом терапии. Первичной конечной точкой была ОВ. В группе радия хлорида [223 Ra]** наблюдалось значимое улучшение медианы ОВ на 3,6 месяца (ОР: 0,70; p 0,2 нг/мл свидетельствует о рецидиве заболевания [375–377]. Три последовательных повышения уровня ПСА после минимального значения, достигнутого после лучевой терапии (надира), определяют как рецидив заболевания [379]. Пальпируемый опухолевый узел и повышение уровня ПСА свидетельствуют о развитии местного рецидива. Необходимо отметить, что возникновение местного рецидива может возникнуть без повышения уровня ПСА [380]. Не рекомендуется рутинно использовать лучевые методы диагностики (КТ, сцинтиграфия костей скелета) при отсутствии данных о наличии биохимического рецидива. Биопсия рецидивной опухоли под контролем ТРУЗИ рекомендуется при планировании второй линии радикального лечения [379–381]. Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4). У пациентов с РПЖ с отдаленными метастазами рекомендовано выполнять контрольное обследование каждые 3–6 месяцев [81, 98]. Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5). Комментарии: минимальный объем обследования включает ПРИ, контроль уровня ПСА, гемоглобина, креатинина, щелочной фосфатазы, а также тестостерона. При необходимости рекомендовано выполнять КТ органов брюшной полости и забрюшинного пространства, сцинтиграфию костей скелета, ПЭТ-КТ. Стратегия динамического наблюдения может быть изменена индивидуально для каждого пациента в зависимости от распространенности опухолевого процесса и клинических проявлений болезни. 6. Организация оказания медицинской помощиМедицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с федеральным законом от 21.11.2011 № 323-ФЗ (ред. от 25.05.2019) «Об основах охраны здоровья граждан в Российской Федерации», организуется и оказывается: Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера. При подозрении или выявлении у пациента РПЖ врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи. Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи – врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также организует выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания. В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или в медицинскую организацию, оказывающую медицинскую помощь пациентам с РПЖ. Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации РПЖ, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение). При подозрении и (или) выявлении у пациента РПЖ в ходе оказания ему скорой медицинской помощи таких пациентов переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с РПЖ, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения. Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или в медицинские организации, оказывающие медицинскую помощь пациентам с РПЖ, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи. Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с РПЖ в медицинской организации, оказывающей медицинскую помощь пациентам с РПЖ, не должен превышать 14 календарных дней с даты гистологической верификации РПЖ или 14 календарных дней с даты установления предварительного диагноза РПЖ (в случае отсутствия медицинских показаний для проведения патолого-анатомических исследований в амбулаторных условиях). Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь пациентам с РПЖ, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение РПЖ, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию. В медицинской организации, оказывающей медицинскую помощь пациентам с РПЖ, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента. Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь по профилю «онкология» определяются консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов. Показанием для госпитализации в медицинскую организацию в экстренной или неотложной форме является: Показанием для госпитализации в медицинскую организацию в плановой форме является: Показанием к выписке пациента из медицинской организации является: Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами специалистами медицинской организации, в которую планируется перевод. 7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)Прогноз определяется стадией, на которой выявлен РПЖ, а также степенью дифференцировки опухоли и уровнем ПСА. 5-летняя безрецидивная выживаемость пациентов с I–II стадией после проведения радикального лечения (радикальной простатэктомии и лучевой терапии) составляет 70–90 %, общая выживаемость – 85–97 %. При выявлении РПЖ на стадии метастатического процесса средний период до прогрессирования процесса на фоне лечения составляет 24–36 мес. Критерии оценки качества медицинской помощи
Список литературыПриложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендацийБлок по организации медицинской помощи Конфликта интересов нет. Приложение А2. Методология разработки клинических рекомендацийЦелевая аудитория данных клинических рекомендаций – специалисты, имеющие высшее медицинское образование по следующим специальностям: В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме. Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных, анализ современных научных разработок по проблеме герминогенных опухолей в РФ и за рубежом, обобщение практического опыта российских и зарубежных специалистов. Методы, использованные для формулирования рекомендаций – консенсус экспертов. Таблица ПОшибка! Закладка не определена.. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица ПОшибка! Закладка не определена.. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица П3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев. Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препаратаДанные клинические рекомендации разработаны с учетом следующих нормативно- правовых документов: Приложение Б. Алгоритмы действий врачаПриложение В. Информация для пациентаПациента информируют о клинической картине РПЖ, знакомят с различными методами лечения, их потенциальными результатами и осложнениями. Следует информировать пациента о симптоматике, различных осложнениях РПЖ. Особенно важно предупреждать пациентов с РПЖ с метастатическим поражением позвонков о возможной компрессии спинного мозга для незамедлительного обращения к врачу при возникновении данного осложнения. Рекомендации при осложнениях химиотерапии – связаться с химиотерапевтом. 1. При повышении температуры тела 38 ° C и выше: начать прием антибиотиков (по назначению врача-онколога). 2. При стоматите: 3. При диарее: 4. При тошноте: принимать препараты (по назначению врача-онколога) Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендацияхПриложение Г1. Анкета IPSSНазвание на русском языке: Анкета IPSS (Международная система суммарной оценки заболеваний предстательной железы). Оригинальное название: IPSS Алгоритмы действий врача International Prostate Symptom Score. Источник (официальный сайт разработчиков, публикация с валидацией) [382, 383]. Назначение: позволяет оценить выраженность симптомов у пациентов с нарушением мочеиспускания. По количеству баллов врач определяет степень тяжести симптоматики у пациента и подбирает тот или иной вид лечения. Содержание: Международная система суммарной оценки заболеваний предстательной железы в баллах (1-PSS)
Интерпретация: для получения показателя IPSS необходимо суммировать баллы, полученные в результате ответов на вопросы. Значение от 0 до 7 означает легкие симптомы, 8–19 – умеренные симптомы, 20–35 – тяжелые симптомы. Приложение Г2. Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOGНазвание на русском языке: Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOG. Оригинальное название: The Eastern Cooperative Oncology Group/World Health Organization Performance Status (ECOG/WHO PS). Источник (официальный сайт разработчиков, публикация с валидацией): https://ecogacrin.org/resources/ecog-performance-status Oken M.M., Creech R.H., Tormey D.C., Horton J., Davis T.E., McFadden E.T., Carbone P.P. Toxicity and response criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol 1982,5(6):649–655. Тип: шкала оценки. Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа и т.д.). Содержание (шаблон):
Ключ (интерпретация): приведен в самой шкале. Приложение Г3. Шкала КарновскогоНазвание на русском языке: Шкала Карновского. Оригинальное название (если есть): KARNOFSKY PERFORMANCE STATUS. Источник (официальный сайт разработчиков, публикация с валидацией): Karnofsky DA, Burchenal JH: The clinical evaluation of chemotherapeutic agents in cancer. In: Evaluation of chemotherapeutic agents. edn. Edited by MacLeod C. New York: Columbia University Press; 1949: 191–205. Тип: шкала оценки. Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа и т.д.). Содержание (шаблон): Ключ (интерпретация): приведен в самой шкале. Приложение Г4. Критерии оценки ответа опухоли на лечение (RECIST 1.1)Название на русском языке: Критерии оценки ответа опухоли на химиотерапевтическое лечение (RECIST 1.1). Оригинальное название (если есть): Response evaluation criteria in solid tumors 1.1. Источник (официальный сайт разработчиков, публикация с валидацией). Оригинальная публикация: Eisenhauer E.A., Therasse P., Bogaerts J., Schwartz L.H., Sargent D., Ford R., Dancey J., Arbuck S., Gwyther S., Mooney M. et al. New response evaluation criteria in solid tumours: revised RECIST guideline (version 1.1). Eur J Cancer 2009, 45(2):228–247. Тип: шкала оценки. Назначение: оценка ответа на химиотерапевтическое лечение. Содержание, ключ и шаблон на русском языке представлены в методических рекомендациях № 46 ГБУЗ «Научно-практический центр медицинской радиологии» Департамента здравоохранения города Москвы и доступны на веб-сайте |